Prof. Dr. Bärbel Kahl-Nieke sagt: "Es ist aus meiner Sicht Körperverletzung, biologische Umbauvorgänge durch Geräte zu initiieren, deren Indikation, Anfertigung und Kontrolle nicht durch Fachzahnärzte beziehungsweise Zahnärzte erfolgt".
Vor Kurzem kochte ein Thema in den Medien besonders hoch: „Kieferorthopädische Behandlungen sind teuer, ein Nutzen nicht nachweisbar“, hieß es. Was ist dran an dieser Aussage? Und wie entwickelt sich das Fachgebiet? Wir baten Prof. Dr. Bärbel Kahl-Nieke, Direktorin der Poliklinik für Kieferorthopädie am Universitätsklinikum Hamburg-Eppendorf (UKE), um eine Einschätzung. Im Interview mit dzw-Redakteurin Evelyn Stolberg liefert sie Ein- und Ausblicke.
Erst kürzlich wurde in diversen Medien der Nutzen von kieferorthopädischen Behandlungen bei Kindern und Jugendlichen infrage gestellt. Wie denken Sie darüber?
Prof. Dr. Bärbel Kahl-Nieke: Unmittelbar nach Erscheinen eines neuen Artikels zu dieser Thematik schwanke ich zwischen Fassungslosigkeit, Unverständnis und Mitleid mit den Kollegen, die den „Stoff“ für diese „Geschichten“ liefern. Gerade der jüngste Wurf von Kollegen, die Fachzahnärzte sind und auch mit der Kieferorthopädie, die so unnötig sein soll, Geld verdienen, ist wieder ein Paradebeispiel dafür. Fakt ist, dass Zahn- und Kieferfehlstellungen seit 1972 zu den Krankheiten gehören, weil sie die Gesundheit beeinträchtigen, was auch die WHO bestätigt. Was wir Kieferorthopäden anbieten, ist mit Verbesserung der Mundgesundheit, dort wo es möglich ist, am besten zu beschreiben. Mundgesundheit zeichnet sich laut WHO aus durch eine ungestörte Abbeiß-, Kau- und Sprechfunktion sowie ungestörtes Lächeln und psychosoziales Wohlbefinden. Sofern diese Funktionen nicht uneingeschränkt gewährleistet sind, sind wir eben nicht mundgesund. Hieraus resultiert recht simpel, dass wir an der Verhinderung und Prävention sowie Behandlung von Erkrankungen, sprich Zahn- und Kieferfehlstellungen, beteiligt sind oder diese beseitigen. Für den Nachweis dieser Zusammenhänge gibt es seit Jahrzehnten einschlägige Lehrbücher und Publikationen mit reichlich Hinweisen auf die klinische und statistische Evidenz. Gerade im letzten Jahr hat die Deutsche Gesellschaft für Kieferorthopädie in ihrem „Positionspapier zum medizinischen Nutzen kieferorthopädischer Behandlung“ die Fakten zum Einfluss der Kieferorthopädie auf die verschiedensten Funktionen und Allgemeinerkrankungen mit über 100 Literaturnachweisen zusammengestellt. In diesem Kontext hatte das im Januar publizierte Gutachten des IGES-Institutes „Kieferorthopädische Behandlungsmaßnahmen“, welches vom Bundesministerium für Gesundheit in Auftrag gegeben wurde, leider einen ungünstigen, für die Kieferorthopädie irrelevanten Ansatz. Das Gutachten beschränkt sich auf eine Reihe nicht primär kieferorthopädisch relevante Endpunkte wie Karies, Gingivitis, Parodontitis, Zahnverlust, Zahnlockerung, Schmerz und Wurzelresorptionen und stellt diesbezüglich keinen Nutzen der Kieferorthopädie fest. Ich erlaube mir, an dieser Stelle zu kommentieren, dass sich sogar Laien, also Patienten und deren Eltern, vorstellen können, dass diese Endpunkte die eigentliche Fragestellung verfehlt haben.Welche Entwicklungen innerhalb des Fachbereichs Kieferorthopädie sind in Deutschland zu beobachten?
Kahl-Nieke: Die dramatischste Entwicklung in der Kieferorthopädie weltweit – und das bezieht Deutschland ein – ist der Verkauf von Apparaturen an Patienten ohne fachzahnärztliche Diagnostik und Therapieplanung. Eine Journalistin hat mich einmal gefragt, ob ich mir vorstellen könnte, dass es Knirscherschienen im Drogeriemarkt, so wie Brillen mit unterschiedlichen Dioptrienzahlen, geben könnte. Ich habe dies verneint, aber die Realität hat uns eingeholt und ich bin froh darüber, dass die ersten juristischen Interventionen diesbezüglich für die Patienten und somit natürlich auch für uns positiv verlaufen sind. Es ist aus meiner Sicht Körperverletzung, biologische Umbauvorgänge durch Geräte zu initiieren, deren Indikation, Anfertigung und Kontrolle nicht durch Fachzahnärzte beziehungsweise Zahnärzte erfolgt. Mit dem unkontrollierten Einsatz von Zahnschienen, gleichgültig wie sie heißen und gleichgültig in welchem Shop sie erworben werden, ist Zahnschäden und parodontalen Verletzungen Tür und Tor geöffnet. Unabhängig von diesem Horrorszenario gibt es eine positive Entwicklung in der deutschen Kieferorthopädie. Wir haben ein breites Spektrum im Therapieangebot, aus welchem der mündige Patient oder die Eltern unserer Kinder und Jugendlichen nach angemessener, transparenter Aufklärung partizipativ die für sie beste individuelle Behandlung wählen können. Vom Headgear bis zur skelettalen Verankerung, von der klassischen Multiband-Multibracket-Apparatur bis zur lingualen Apparatur und eingeschränkt auch mit Alignern können alle orthodontischen Probleme gelöst werden.

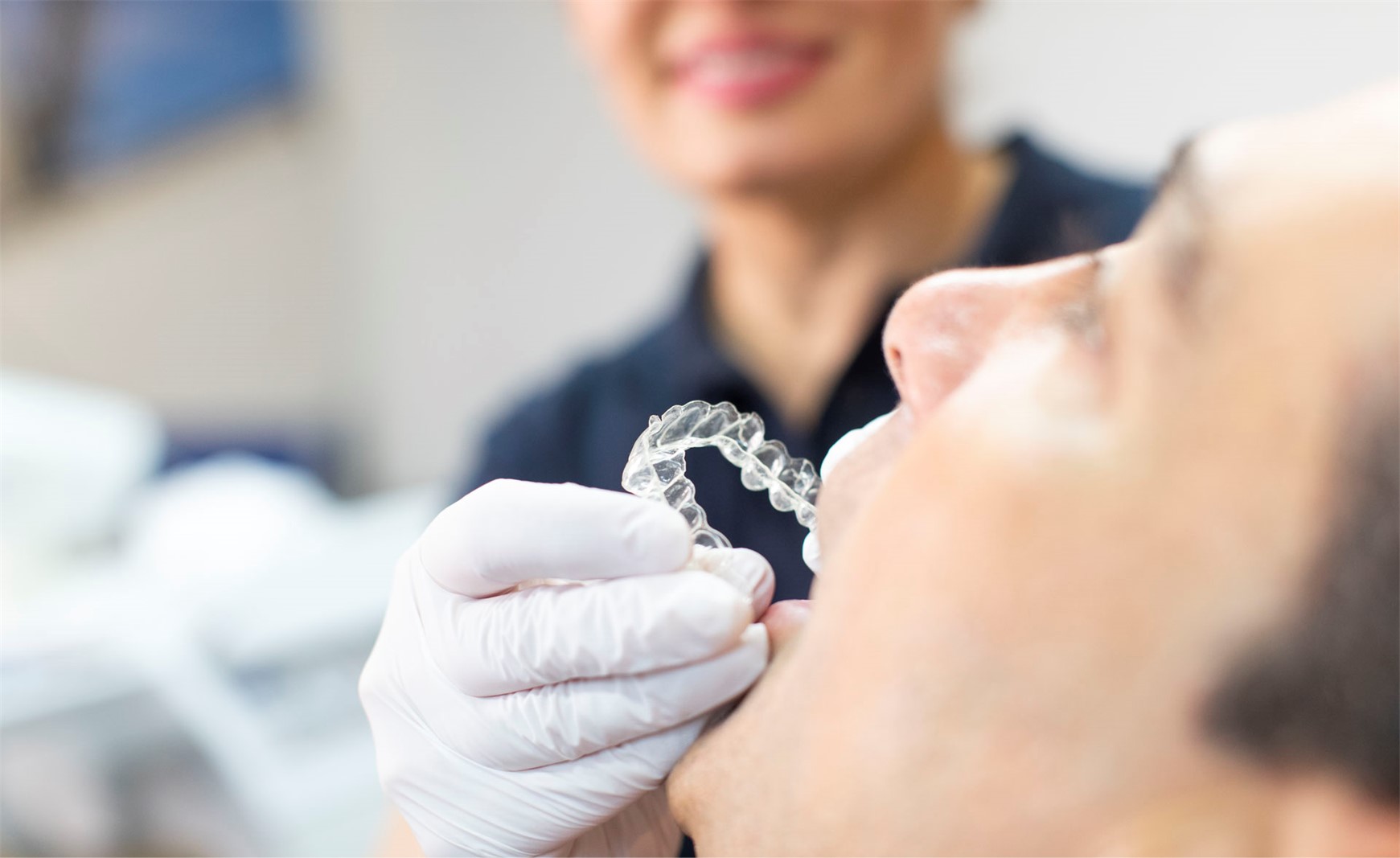
In aller Munde? Aligner sind auch in Deutschland auf dem Vormarsch...
Fest versus lose: Werden transparente Aligner feste Spangen auf Dauer ablösen?
Kahl-Nieke: Ich weiß es nicht, aber es wäre schade, denn jedes Gerät hat seine Indikation. Jeder verantwortungsbewusste Kieferorthopäde und jede verantwortungsbewusste Kieferorthopädin weiß, dass es Grenzen für Aligner gibt, und diese werden auch vorbildlich in der entsprechenden aktuellen Literatur dargestellt. Sicher sind die Alignerspezialisten in der Lage, ein bisschen mehr mit den Schienen zu erreichen, als diejenigen, die dual unterwegs sind. Für mich persönlich wird sich der Grundsatz nicht ändern, dass ich für jeden einzelnen Patienten ein individuelles Behandlungspaket schnüre, in dem anomaliespezifisch und unter Berücksichtigung aller relevanten Kofaktoren die Geräte ausgewählt werden.
Welche Rolle spielt das richtige Timing für eine Behandlung? Und wann genau ist eigentlich der richtige Zeitpunkt, sprich: Wann sollten Zahnärzte ihre Patienten zum Kollegen für Kieferorthopädie schicken?
Kahl-Nieke: Das Timing ist das A und O einer erfolgreichen kieferorthopädischen Behandlung. Wir befinden uns schon lange im Zeitalter der Kieferorthopädie ohne Altersgrenzen. Das hat nichts damit zu tun, wann der Patient zufällig „auftaucht“, sondern mit seinen speziellen Bedarfen, und hierbei spielen die Risiken eine übergeordnete Rolle. Wir unterscheiden eine Früh-, eine Normal-, eine Spät- und eine Erwachsenenbehandlung. Für jede Behandlungsphase gibt es medizinisch klar definierte Indikationen. Diese basieren, wie bereits erwähnt, auf der Risikoanalyse, welche sich grundsätzlich aus dem aktuellen statischen Befund sowie der Prognose zu der zu erwartenden Progredienz zusammensetzt. Mit anderen Worten, verstärkt sich der Befund, wenn ich zu lange warte? Wenn ja, sollte der Kieferorthopäde den Nutzen eines apparativen Eingriffs zum Zeitpunkt X analysieren und behandeln, was zunächst einmal am Beispiel der Frühbehandlung bedeutet, die mit hohem Risiko behafteten Einzelbefunde zu beseitigen. Klassische Beispiele hierfür sind Kreuzbisse, riesige Schneidezahnstufen, sehr ausgeprägte Platzdefizite, offene Bisse und natürlich auch alle syndromalen Erscheinungsbilder wie zum Beispiel Patienten mit Lippen-Kiefer-Gaumen-Spalten. Der erste Vorstellungstermin bei einem Kieferorthopäden sollte nach Abschluss der Entwicklungsperiode des Milchgebisses, also nach Durchbruch des letzten Milchzahns stattfinden. Dann macht es wieder Sinn zu Beginn des frühen Wechselgebisses, beim Durchbruch der Schneidezähne und Sechsjahrmolaren einen Blick auf das Gebiss zu werfen, ebenso wie am Ende der frühen Wechselgebissphase beziehungsweise zu Beginn der späten Wechselgebissphase. Übergeordnet ist es wichtig, den Wachstumsschub, der in der Regel erst nach dem 10. Lebensjahr erfolgt, und auch den Verlust der zweiten Milchmolaren nicht zu verpassen, da diese zusammen pro Kiefer immerhin vier Millimeter Platzangebot liefern, das unbedingt im Sinne der schonenden Zahnheilkunde und Kieferorthopädie ausgenutzt werden sollte. Das sind Regeln, die heutzutage den Studenten bereits in der Ausbildung vermittelt werden.
Was war Ihre ganz persönliche Motivation, sich auf die Kieferorthopädie zu spezialisieren?
Kahl-Nieke: Ich bin durch eine Freundin, die während meines Studiums Oberärztin in der Kieferorthopädie war, stimuliert worden und habe bereits im Studium mein Interesse auf die Kieferorthopädie fokussiert. Ich habe es bis heute nicht bereut, da die ideale Kombination aus Theorie und Praxis bei der Planung und Behandlung nie Langeweile aufkommen lässt. Auch im digitalen Zeitalter sind weder das Wachstum noch die Reaktion des Knochens und der Zähne auf unsere Maßnahmen und viele andere Veränderungen, die wir auslösen durch unsere Kräfte und durch die Ausnutzung körpereigener Kräfte (Funktionskieferorthopädie), verlässlich vorhersehbar. Daher ist jeder „Fall“ ein Erlebnis mit offenem Ausgang, das es zu beherrschen gilt. Das macht die Kieferorthopädie so spannend für mich. Glücklicherweise haben wir heutzutage durch die Vielfalt der diagnostischen und therapeutischen Möglichkeiten zunehmend gute Chancen, die meisten Behandlungen gut ausgehen zu lassen. Wir sind daher ein wichtiger Player zum Erhalt und zum Erzielen von Mundgesundheit.
Gibt es Ausschlusskriterien für eine kieferorthopädische Behandlung, falls der Patient zum Beispiel an einer schweren Erkrankung leidet oder Raucher ist?
Kahl-Nieke: Selbstverständlich, denn für eine erfolgreiche kieferorthopädische Behandlung bedarf es einer sehr guten Mitarbeit, die bei Patienten mit beeinträchtigenden Allgemeinerkrankungen eher nicht zu erwarten ist. Eindeutige Kontraindikationen sind ausgeprägte psychische und gegebenenfalls psychiatrische Störungen, onkologische Erkrankungen, Knochenerkrankungen und bei kardiologischen Erkrankungen sind die Therapieoptionen auch eingeschränkt. Rauchen spielt insbesondere bei erwachsenen Patienten mit parodontalen Erkrankungen eine ungünstige Rolle für die Erfolgschance in der Therapie von Parodontitiden, und daher ist eine kieferorthopädische Intervention bei erwachsenen Patienten mit nachhaltigem Rauchen nicht zu empfehlen.
Vor welche Herausforderungen in der Behandlung stellen Sie Patientengruppen wie Kinder mit Lippen-Kiefer-Gaumenspalte oder Menschen mit geistigen Behinderungen?
Kahl-Nieke: Kleinkinder, Kinder und Jugendliche mit Lippen-Kiefer-Gaumen-Spalten sind eine anspruchsvolle Patientengruppe, da die Komplexität der Erkrankung eine perfekte „Teamarbeit“ erfordert. Nur ein „Gemeinsam an einem Strang ziehen“ für eine Restitutio ad integrum (alles inkludierend) führt bei dieser Patientengruppe zu erfolgreichen Therapieergebnissen, die auch stabil bleiben. Zum Team sollten, neben Mund-Kiefer-Gesichtschirurgen und Kieferorthopäden sowie Zahnärzten, Psychologen, Orthopäden, Logopäden, HNOlern und individuell gegebenenfalls weitere Disziplinen gehören. Bei Menschen mit geistigen Behinderungen ist, gemeinsam mit den Eltern und den anderen involvierten Fachdisziplinen abzuwägen, inwiefern die kieferorthopädische Behandlung durch die Belastung, die sie mit sich bringt, indiziert oder kontraindiziert ist. Dies bedeutet, dass die Nutzen-Schaden-Abwägung wesentlich anspruchsvoller ist als bei Patienten, die selbst mitentscheiden können.
Wie ist es ums zahnmedizinische Studium bestellt? Muss sich bei der Ausbildung der angehenden Kieferorthopäden in Deutschland etwas ändern? Wie handhabt das UKE dieses Thema?
Kahl-Nieke: Die Ausbildung ist deutschlandweit auf einem guten Weg, denn am 7. Juni ist die neue Approbationsordnung für Zahnärzte im Bundesrat verabschiedet worden, sodass deren Inkrafttreten zum 1. Oktober 2020 nichts mehr im Weg steht. Zunächst wurde bei dieser Novelle nur der klinische Studienabschnitt berücksichtigt und der vorklinische bis zur Umsetzung des Masterplans Medizin 2020 zurückgestellt. Der Charme dieser neuen Approbationsordnung, die nun endlich die gültige 64-jährige Approbationsordnung ablöst, ist neben zahlreichen Innovationen für die Studenten und ihre zukünftigen Patienten die Verbesserung der Betreuungsrelation von bisher 1:6 auf 1:3 (ein Betreuer, drei Studenten). In den klinischen Kursen (Prothetik und Zahnerhaltung) ist dadurch eine intensivere Betreuung möglich, was jahrzehntelang gefordert wurde und im Sinne der Qualitätsoptimierung in der Lehre nun auch eines der Highlights der neuen Approbationsordnung ist. Wermutstropfen oder mehr als das ist allerdings zum jetzigen Zeitpunkt noch, dass die Finanzierung der verbesserten Betreuungsrelation noch nicht geklärt ist. Von den weiteren Highlights möchte ich wenigstens einige nennen: die Querschnittsfächer, die Wahlfächer, die Famulatur, das Pflegepraktikum und der Erste-Hilfe-Kurs. Die Frage nach dem UKE und der Ausbildung öffnet ein Fass, in das ich an dieser Stelle nur einen Blick werfen kann, denn die Beschreibung des Modellstudiengangs iMed Dent, der in den vergangenen zweieinhalb Jahren von uns in Hamburg von einer Projektsteuergruppe und Arbeitsgruppen der Zahnmedizin, der Medizin und der Grundlagenfächer entwickelt wurde und der im Oktober an den Start gehen wird, ist nicht mit ein paar Worten zu erklären. Das fünfjährige Studium mit 5.000 Stunden ist modularisiert (sieben Wochen pro Modul, 20 Module) und gliedert sich in drei Abschnitte (Lernspiralen):
• die Normalfunktion im ersten Jahr,
• der zahnmedizinische Patient: Ätiologie, Pathogenese, konventionelle und digitale Diagnostik und präklinische Therapie im zweiten und dritten Jahr
• die Therapie im vierten und fünften Jahr.
Übergeordnete Reformziele des Modellstudiengangs sind Interdisziplinarität und Interprofessionalität, problem- und symptombezogenes Lehren und Lernen, früher Patientenkontakt, wissenschaftliche Orientierung und Kommunikationstraining.
Statt Vorphysikum und Physikum gibt es Äquivalenzprüfungen, und lediglich das Staatsexamen ist aus dem klassischen Studiengang geblieben. Grundlage für den Modellstudiengang iMed Dent sind die Lernziele aus dem nationalen, kompetenzbasierten Lernzielkatalog (NKLZ), welche für den interdisziplinären und sich übergeordnet an den zahnmedizinischen Bedarfen orientierenden Studiengang geeignet erschienen. Wir werden auf dem deutschen Zahnärztetag in diesem Jahr im Rahmen des AKWLZ-Nachmittags den ersten Bericht hierzu abgeben.