Endodontologen und Implantologen sind nach verbreiteter Meinung „wie Hund und Katze“. Doch gibt es zwischen den Familien der Canidae und Felidae auch Gemeinsamkeiten. In diesem Sinne wird folgende Aussage wohl vom Großteil der Kolleginnen und Kollegen nicht geteilt: „Jeder Zahn steht einem Implantat im Weg“. Hier stellt sich die Frage, was bei der Indikationsstellung für „Endo“ oder Implantat wissenschaftlich gesichert ist und wie der Entscheidungsweg in der Praxis aussehen kann.
Diagnostik – 3-D versus 2-D
Bereits die Befunderhebung, die Wahl der Behandlungsmethode und deren Prognose können sowohl in der Endodontie als auch in der Implantologie anspruchsvoll sein. In den meisten Praxen werden für die endodontische Diagnostik neben der klinischen Untersuchung zweidimensionale Röntgenbilder verwendet. Auf diesen können viele Details, die für die Prognose wichtig sind, nicht erkannt werden. Eine erweiterte Diagnostik mit DVT-Aufnahmen ist jedoch im Leistungskatalog der gesetzlichen Versicherungen nicht enthalten und auch Beihilfestellen und private Versicherungen verlangen häufig mühsam zu erstellende Begründungen für die Kostenübernahme. Die Folge ist, dass diese Untersuchungen häufig nicht durchgeführt werden.
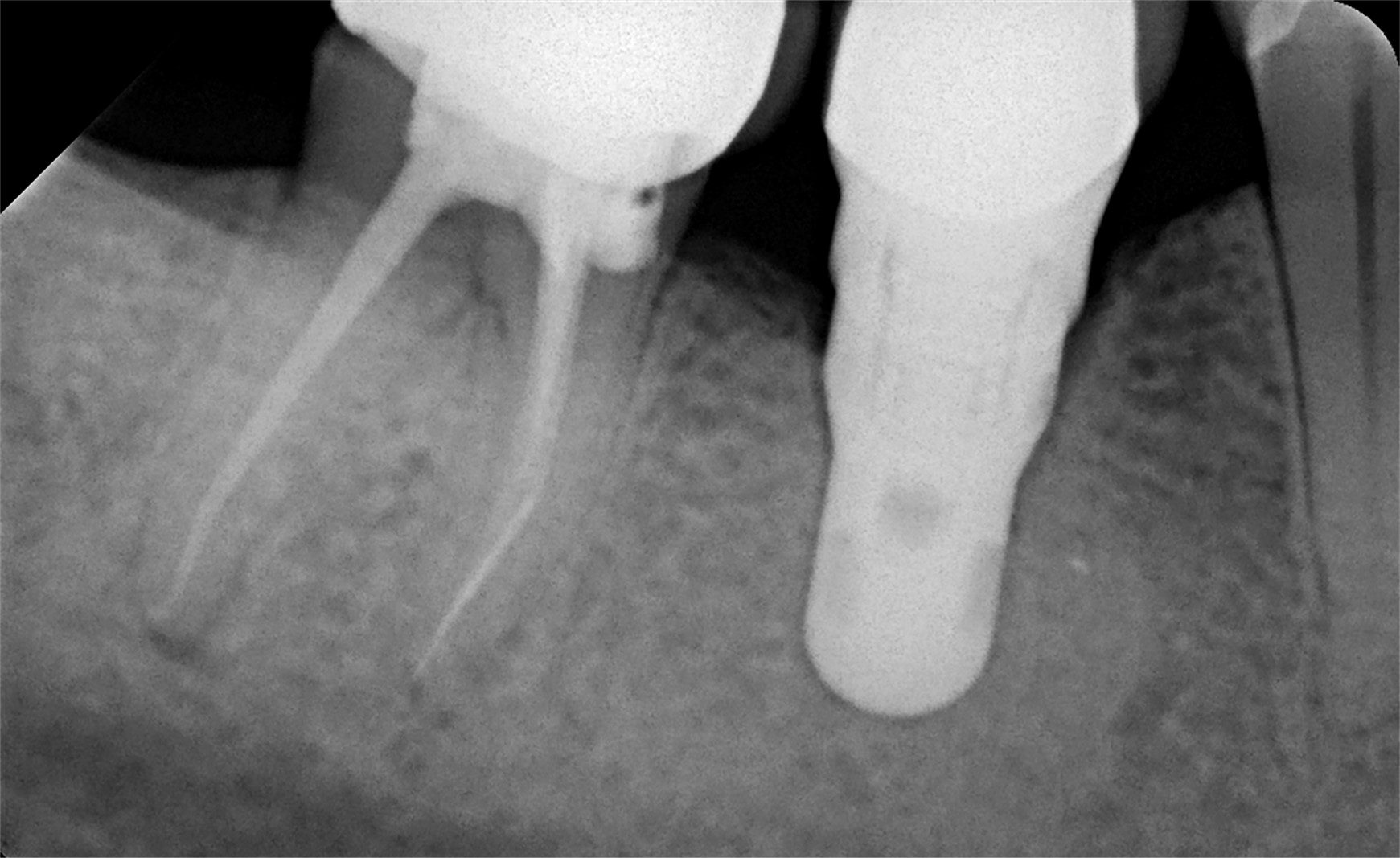
Für die Diagnostik und Vorhersage der Prognose in der Endodontie ist es allerdings wichtig, vor einer Behandlung zu erkennen, ob und in welcher Dimension periapikale Veränderungen vorhanden sind. Ob Krümmungen vorliegen und, falls ja, mit welchem Radius und in welcher Richtung. Weiterhin sind Obliterationen, Resorptionen und die Anzahl und Position der Wurzelkanäle abzuklären. Auf herkömmlichen intraoralen Röntgenaufnahmen sind periapikale Veränderungen kaum (Abb. 1) oder nicht (Abb. 2) erkennbar, auf DVT-Aufnahmen dagegen sehr gut (Abb. 3 und 4). Das zeigt auch die Literatur. So waren in einer Untersuchung 39 Prozent der auf DVT-Aufnahmen erkennbaren periapikalen Läsionen auf 2-D-Aufnahmen nicht oder nur teilweise erkennbar. [1]
Prognose von Endodontie und Implantologie
Befürworter der Implantologie berufen sich bei der Frage, ob erkrankte Zähne extrahiert und durch Implantate ersetzt werden sollten, auf die scheinbar höhere Erfolgsquote von Implantaten. Dabei gibt es aber zwei Probleme: Die angewandte Terminologie bei der Beschreibung der Erfolge sowie die Studiendesigns, die nicht eins zu eins übertragbar sind. So werden Studien zitiert, die über „Survival“ berichten, was nichts anderes als „Überleben“ bedeutet. Ein „Erfolg“ von bis zu 99,1 Prozent nach den von Albrektsson formulierten Kriterien bedeutet aber nur die Abwesenheit von Mobilität und radiologisch erkennbaren Aufhellungen und einen kleinen vertikalen Knochenabbau [2]. Hinzu kommt, dass einheitliche Erfolgskriterien nur in wenigen Studien zur Anwendung kommen und dass von einigen Autoren empfohlen wird, nur die bereits osseointegrierten und funktionell belasteten Implantate in Statistiken zu berücksichtigen. Auch werden Parästhesien, Perforationen des Mandibularkanals oder des Sinus nicht als Misserfolg eingestuft. Nach der Definition von „Survival“ wären beide Fälle (Abb. 5 und 6) als erfolgreich einzustufen.
Weiterhin werden „weiche Kriterien“ genannt, um Implantate zu bevorzugen:
• Kosten und Zeitaufwand endodontischer Behandlungen seien nicht selten höher als bei Implantaten
• Bei Implantaten könne keine Sekundärkaries entstehen
• Die prothetische Versorgung von Implantaten sei einfacher als bei natürlichen Zähnen
Für den deutschsprachigen Raum treffen diese Aussagen, zumindest was die Kosten anbelangt, nur bedingt zu. In Bezug auf Überlebensraten könnte man für endodontische Behandlungen mit ähnlichen Zahlen „werben“. Eine epidemiologische Studie aus den USA mit knapp 1,5 Millionen endodontischen Behandlungen kommt zu einer Überlebensrate von etwa 97 Prozent, allerdings ohne die röntgenologische Qualität der Wurzelfüllung oder den periapikalen Status zu berücksichtigen [3]. In einer Metaanalyse zur Überlebensrate von Implantaten und endodontisch behandelten Zähnen, alle mit anschließender definitiver Versorgung, berichten die Autoren über ähnliche Ergebnisse für beide Kategorien – 94 Prozent für endodontisch behandelte Zähne und 95 Prozent für Implantate [4].
Komplexe Therapieentscheidung
Bei der Entscheidung für eine bestimmte Behandlung sollten sowohl Lehrmeinungen als auch Studien berücksichtigt werden. Für letztere Studien gibt es jedoch meist keine einheitlichen Erfolgskriterien und, sodass sie für Praktiker keine hilfreiche Evidenz sind. Behandler berufen sich bei einer Indikationsstellung häufig auf Studien, die am besten zur individuellen Spezialisierung und den geläufigen Therapiekonzepten der eigenen Praxis passen. Erschwerend kommt hinzu, dass in der Zahnheilkunde in Deutschland keine verbindlichen Richtlinien für die Auswahl der Therapie existieren. Andererseits bietet dies relativ großen Spielraum und ist somit im Sinne der Therapiefreiheit auch positiv zu bewerten.
Neben dem Befund spielen folgende Faktoren eine Rolle:
• Patientenwünsche (zum Beispiel in Bezug auf Ästhetik)
• f inanzielle Möglichkeiten des Patienten, Besonderheiten der Kostenerstattung
• Gesundheitszustand und Alter des Patienten
• chirurgische und prothetische Aspekte
• ethische und forensische Aspekte
Einem Positionspapier, das in der „JADA“ (Journal of the American Dental Association) veröffentlicht wurde, ist Folgendes zu entnehmen [5]: „Ein idealer Behandlungsplan sollte die Hauptbeschwerden des Patienten berücksichtigen, die längste und kosteneffektivste Behandlung bieten und die Erwartungen des Patienten, wann immer möglich, erfüllen oder übertreffen. Die Behandlung sollte patientenzentriert sein, sich nicht nur auf zahnärztliche Leistungen stützen und sich nicht allein an den Wünschen und den klinischen Erfahrungen des Behandlers orientieren. Die Therapie muss auf wissenschaftlichen Erkenntnissen basieren und sollte idealerweise die biologische Umgebung erhalten und gleichzeitig Ästhetik, Komfort und Funktionen erhalten oder wiederherstellen.“ [5]
Aufklärung über die Möglichkeit des Zahnerhalts
Die Zustimmung des Patienten ist bei jedem (zahn-)ärztlichen Eingriff erforderlich. In diesem Zusammenhang sollte der Patient objektiv über die tatsächlichen Möglichkeiten und Grenzen der jeweiligen Therapie, Risiken sowie Vor- und Nachteile informiert werden, damit er für sich die Entscheidung treffen kann. Einige grundsätzliche Entscheidungen hierzu wurden bereits vor etwa 30 Jahren getroffen, haben aber nach wir vor Geltung. Hierzu gehört, dass die Erhaltung eines Zahns immer Vorrang vor einer Extraktion hat. Dies ist Gegenstand einer Vielzahl juristischer Entscheidungen, es sei hier nur auf eine Auswahl der obergerichtlichen Rechtsprechung hingewiesen:
• OLG Düsseldorf vom 30. Juni 1988, Az.: 8 U 213/86
• OLG Düsseldorf vom 19. Februar 1989, Az.: 8 U 158/87
• OLG Stuttgart vom 12. September 1996, Az.: 14 U 1/96
• OLG Jena vom 14. Mai 1997, Az.: 4 U 1271/96
Somit ist es bedenklich, einem Patienten die Entfernung erhaltungswürdiger Zähne mit anschließender Implantatversorgung vorzuschlagen, ohne auf die Möglichkeiten der Zahnerhaltung hinzuweisen. Dabei geht es nicht um die augenblicklichen Möglichkeiten, Ausstattung und Fertigkeiten des Behandlers, sondern um tatsächlich existierende Therapielösungen. Auch wenn der Zahnarzt aufgrund seiner Approbation alle zahnärztlichen Leistungen erbringen darf und er üblicherweise auch endodontische Behandlungen durchführt, muss er seine Patienten daher auf spezialisierte Verfah -ren hinweisen, die nicht im Spektrum seiner eigenen Praxis liegen. Eine entsprechende Überweisung an spezialisierte Kollegen ist eine Selbstverständlichkeit, die durch die haftungsrechtliche Rechtsprechung besondere Bedeutung erhält. So hat das Landgericht Dessau deutlich gemacht, dass bei absehbar komplizierten Verläufen über die Behandlungsmöglichkeit in einer spezialisierten Praxis aufzuklären ist (Az.: 4 O 662/11 vom 8. Oktober 2013). Erfolgt ein solcher Hinweis nicht, ist die Behandlung mangels ordnungsgemäßer Aufklärung als rechtswidrig zu qualifizieren, mit allen haftungsrechtlichen Folgen. Als Beispiel wäre ein pulpitischer Zahn mit röntgenologisch teilobliterierten Wurzelkanälen zu nennen, die dazu noch starke Krümmungen aufweisen (Abb. 7 bis 9). Die Entfernung dieses Zahns ohne vorherige Aufklärung über die tatsächlichen Erhaltungsmöglichkeiten durch spezialisierte Endodontologen könnte juristische Konsequenzen haben und wäre zudem unethisch. Folgende Fallbeispiele belegen, dass Endodontie und Implantologie sich nicht ausschließen und sogar ergänzen können.
Patientenfall 1
Ein am Vorstellungstag 53-jähriger Patient klagt über seit einer Woche bestehende Druckbeschwerden im rechten Unterkiefer (Abb. 10). Er könne die Beschwerden gut lokalisieren und gibt den endständigen Zahn 47 als Schmerzverursacher an. Ähnliche Beschwerden habe er vor etwa einem Jahr gehabt, nachdem eine endodontische Behandlung mit anschließender Überkronung des Zahnes durchgeführt wurde. Der behandelnde Zahnarzt habe ihn für die Entfernung des Zahns 47 und gegebenenfalls zur Implantatversorgung zum Chirurgen überwiesen. Implantaterfahrung hatte der Patient bereits vor zwei Jahren, als nach Entfernung des Zahns 46 ein Implantat inseriert und prothetisch versorgt wurde. Nach Untersuchung beim Chirurgen wurde folgende Diagnose gestellt:
• Zahn 47: symptomatische apikale Parodontitis bei Vorhandensein eines frakturierten endodontischen Instruments in einem mesialen Wurzelkanal
• Implantat an Position 46: Periimplantitis
Bei der Aufklärung teilte der Chirurg mit, dass eventuell eine orthograde Revision erfolgreich durchgeführt werden könne. Der Patient wurde zum Endodontologen zur Untersuchung, Beratung und gegebenenfalls Durchführung einer orthograden Revision überwiesen. Die klinische Untersuchung und Auswertung der vom Patienten mitgebrachten Röntgenaufnahme bestätigte die oben genannten Diagnosen. Es wurde eine orthograde Revision unter kontinuierlicher Sichtkontrolle unter dem Dentalmikroskop durchgeführt. Nach thermoplastischer Wurzelfüllung wurde die Zugangskavität adhäsiv mit Komposit verschlossen (Abb. 11).
Der Patient wurde aufgeklärt, dass regelmäßige Kontrollen empfehlenswert sind. Zu einem späteren Zeitpunkt, wenn sich die endodontische Behandlung als erfolgreich erwiesen habe, sei eine Erneuerung der Krone notwendig. Ein Jahr nach der Revision stellte sich der Patient zur Kontrolle vor und berichtete über volle Beschwerdefreiheit nach erfolgter Revision. Allerdings berichtete er über die Entfernung des Implantats an Position 46 nach erfolgloser Therapie der Periimplantitis. Die klinische Untersuchung am Zahn 47 zeigte keine Auffälligkeiten. Auch die Röntgenkontrollaufnahme ergab keine Zeichen pathologischer Veränderungen, auch die ehemalige periapikale Aufhellung im Bereich der distalen Wurzel erschien röntgenologisch verheilt (Abb. 12). In diesem Fall erwies sich die erfolgreiche endodontische Revision als vorteilhaft für den Patienten, nicht nur aufgrund der Zahnerhaltung, sondern auch weil nach Verlust des Implantats 46 relativ einfach eine festsitzende prothetische Lösung mit dem Zahn 47 als distaler Brückenpfeiler möglich ist.
Patientenfall 2
Keineswegs soll dieser Beitrag den Eindruck erwecken, dass endodontische Behandlungen unfehlbar zum Erfolg führen. Im vorliegenden Fall wurde eine Patientin zur Durchführung einer orthograden Revision am Zahn 14 überwiesen (Abb. 13). Nach Angaben der Patientin lag die vorhandene Wurzelbehandlung etwa zwei Jahre zurück. Sie habe zunehmend Beschwerden. Bereits bei der Sondierung wurde punktuell eine Tasche von etwa 10 mm festgestellt, was den Verdacht auf eine Längsfraktur lenkte. Die Patientin wurde aufgeklärt, dass im Rahmen einer IKD eine gesicherte Diagnose möglich sei. Nach Gestaltung einer adäquaten Zugangskavität unter kontinuierlicher Sichtkontrolle und Entfernung von Wurzelfüllmaterial konnte nach mehrmaligen Spülungen des Wurzelkanalsystems eine Längsfraktur visualisiert werden (Abb. 14, Pfeil). Der Zahn erhielt eine medikamentöse Einlage, die Zugangskavität wurde provisorisch verschlossen und die Entfernung des Zahns empfohlen. Nachdem dies geschehen war, wurde die Lücke mit einem Implantat versorgt (Abb. 15). In diesem Fall ist erkennbar, dass die Implantologie eine optimale Ergänzung der Endodontie ist, wenn die endodontischen Möglichkeiten ausgeschöpft sind.
Fazit: Implantate sollten fehlende Zähne ersetzen und keinesfalls erhaltungswürdige Zähne. Sowohl die Endodontie als auch die Implantologie sind wissenschaftlich anerkannte Maßnahmen, die allerdings unterschiedliche Indikationen haben. Auf der Basis von Ethik, Ökonomie und nicht zuletzt fachlich-wissenschaftlicher Logik ist in vielen Fällen eine endodontische Behandlung vorzuziehen. Erst wenn sich der Zahn auch mit aufwendigen Methoden nicht erhalten lässt, ist die Extraktion indiziert und eine implantologische Lösung empfehlenswert.
Dr. Gabriel Tulus, Viersen
Literatur
[1] Estrela C, Bueno MR, Leles CR, et al. J Endod 2008;34:273–9.
[2] Albrektsson T, et al. Int J Oral Maxillofac Implants 1986;1:11-25.
[3] Salehrabi R, Rotstein I. J Endod 2004;30:846-850.
[4] Iqbal MK, Kim S. Int J Oral Maxillofac Implants 2007;22 Suppl:96-116.
[5] Torabinejad M, Goodacre CJ. J Am Dent Assoc 2006;137:973-977; quiz 1027-1028.