Oralmedizin kompakt: Antibiotika und Polypharmazie
Mit Medikamenten in der Zahnarztpraxis verantwortlich umzugehen, ist eine große Herausforderung. Zahnärzte verwenden oder verordnen selbst Pharmaka, im Wesentlichen Lokalanästhetika, Analgetika und Antibiotika. Gerade ältere Patienten bringen zudem häufig eine recht umfangreichen Liste von Medikamenten mit, die sie regelmäßig einnehmen. Laut dem Barmer-Arzneimittelreport aus dem Jahre 2020 ist jeder vierte Patient über alle Altersgruppen hinweg von Polypharmazie betroffen, also der Einnahme von mindestens fünf verordneten Medikamenten. In der Altersgruppe ≥ 65 Jahren sind es sogar 46 Prozent der Männer und 42 Prozent der Frauen. Hier gilt es, den Überblick über die verschiedenen möglichen Wechselwirkungen nicht zu verlieren.
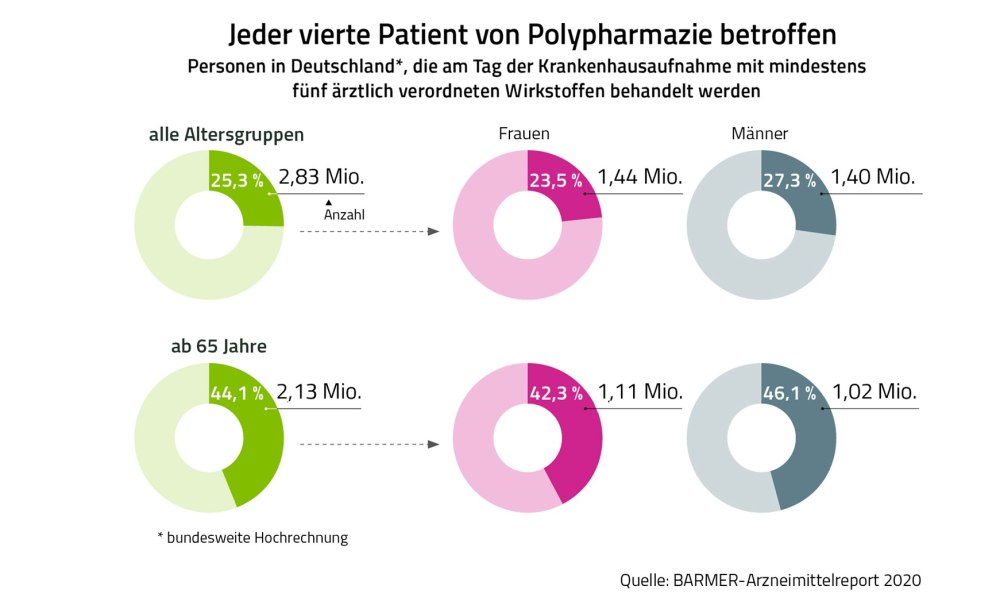
Fast 45 Prozent der über 65-Jährigen sind Polypharmazie-Patienten.
Für schnelle Leser
- Endokarditis-Prophylaxe seit 2007 nur bei Hochrisikopatienten, zum Beispiel Menschen mit Klappenersatz oder nach überstandener Endokarditis [2]
- Es gibt momentan keine Daten, die für eine prophylaktische Antibiotikagabe vor zahnärztlichen Eingriffen bei Patienten mit Endoprothesen sprechen.
- Saure Analgetika wie Acetylsalicylsäure, Ibuprofen, Diclofenac und Naproxen können bei Patienten, die gleichzeitig Antidepressiva einnehmen, eine verstärkte Blutungsneigung auslösen.
- Antiphlogistika (zum Beispiel Ibuprofen, Diclofenac) können eine Blutungsneigung bei Patienten unter Antikoagulantientherapie aufgrund ihrer Thrombozytenaggregationshemmung weiter erhöhen
Umgang mit Antibiotika: Eindämmung von Resistenzentwicklungen
Im Falle der Antibiotikaverschreibungen sollten Zahnmediziner immer kritisch abwägen, ob eine Verordnung indiziert ist, und – bei einer präventiven Abschirmung gefährdeter Patienten – die aktuellen Empfehlungen kennen, um den steigenden Antibiotikaverschreibungen und den Resistenzentwicklungen entgegenzuwirken. Zu diesen Themen konnten sich Zahnärzte an einem der drei Fortbildungstage des Winterfortbildungskongresses der Zahnärztekammer Niedersachsen (ZKN) auf den neuesten Stand bringen lassen. Die Online-Veranstaltung unter der langjährig bewährten wissenschaftlichen Leitung von Professor Dr. Thomas Attin aus Zürich verfolgten vom 2. bis 4. Februar über 1.000 Teilnehmer an den Bildschirmen.
Penicilline nach wie vor Mittel der ersten Wahl
Penicilline, insbesondere Amoxicillin, ist die Substanz der ersten Wahl bei oralen Infektionen. Amoxicillin plus Clavulansäure ist als ein Reserve-Antibiotikum anzusehen (nicht in der prophylaktischen Anwendung), führte Professor Dr. Dr. Bilal Al-Nawas aus Mainz in seinem Vortrag „Antibiotische Abschirmung – wann, was, wie viel?“ auf dem Winterfortbildungskongress aus. Clavulansäure habe eine geringere therapeutische Breite bei mehr Risiken für Leberschädigungen. Bei gramnegativen, resistenten Anaerobiern allerdings bringe die Clavulansäure mehr Nutzen als Amoxicillin allein, insbesondere wenn es sich um Logenabszesse handelt, die schon mit anderen Antibiotika vorbehandelt wurden. Bei einer Penicillinallergie hat sich Clindamycin als Alternative etabliert, allerdings ist das Risiko für eine antibiotika-assoziierte Diarrhoe (AAD) dabei deutlich erhöht [1]. Zur Prophylaxe einer AAD könnten Probiotika helfen, was durchaus evidenzbasiert sei, erläuterte Al Nawas.
„Es gibt praktisch keine Evidenz bei Endoprothesen eine antibiotische Abschirmung zu geben“, sagt Prof. Dr. Dr. Bilal Al Nawas beim Winterfortbildungskongress der ZKN.
Endokarditisprophylaxe nur bei hohem Endokarditisrisiko
Bei der Endokarditisprophylaxe habe seit 2007 ein Paradigmenwechsel stattgefunden, sagte Al Nawas [2]. Vor oralchirurgischen Eingriffen abgeschirmt werden sollen demnach nur noch Patienten mit einem hohen Endokarditisrisiko beziehungsweise einem hohen Risiko daran zu versterben. Eine klare Indikation für eine antibiotische Abschirmung ist bei Patienten mit Klappenersatz oder nach überstandener Endokarditis gegeben [2]. Weitere Indikationen seien zum Beispiel Patienten mit angeborenen (zyanotischen) Herzfehlern oder herztransplantierte Patienten [2], die allerdings weniger in der Praxis und eher an Unikliniken behandelt würden, ergänzte Al Nawas. Eine Einzeldosis von zwei Gramm Amoxicillin per oral wird für Erwachsene 30 bis 60 Minuten vor dem Eingriff gegeben. Bei einer Penicillinallergie 600 Milligramm Clindamycin [2].
Moderne Endokarditis-Prophylaxe-Empfehlungen führten zu reduzierten Antibiotikaverordnungen
Seit in Großbritannien die Endokarditisprophylaxe eingestellt wurde [3], hatte das landesweit eine deutliche Reduktion des Antibiotikaeinsatzes zur Folge [4]. Erste Daten aus den USA bescheinigen eine etwa gleichbleibende Inzidenz von Endokarditiden in den meisten eingeschlossenen Studien eines von Al Nawas vorgestellten Reviews, trotz der Reduktion der Endokarditisprophylaxe dort [5]. Die Zahnextraktion beziehungsweise die chirurgische Zahnentfernung sind dabei kritischer zu sehen als andere chirurgische Eingriffe im Mundraum oder auch ein Scaling oder Zahnreinigungen, wie eine neue Studie aus den USA zeigt. Den meisten in der Studie betrachteten Patienten, die mit einer Endokarditis ins Krankenhaus eingeliefert wurden, wurden zeitnah davor Zähne extrahiert [6]. Erfreulich sei, dass das Auftreten von Endokarditiden unter der Berücksichtigung der modernen Empfehlungen nicht angestiegen sei, gleichzeitig aber die Verordnungen deutlich reduziert werden konnten, fasste Al Nawas zusammen.
Antibiotische Abschirmung bei Endoprothesen?
aut der American Dental Association (ADA) seien bisher (Stand 2015) zwar typische oralpathogene Bakterien auf den Oberflächen von infizierten Endoprothesen gefunden worden, aber keine genetisch identischen Streptokokkus-Stämme im Mund und an einer Endoprothese eines Patienten gleichzeitig [7]. Daher empfiehlt die ADA im Falle von Endoprothesen eher keine antibiotische Prophylaxe vor zahnmedizinisch-chirurgischen Eingriffen zu geben, eine Empfehlung, die Al Nawas auch für die deutschen Zahnärzte als sinnvoll erachtet. Weiterhin spricht sich die amerikanische Fachgesellschaft für die Etablierung einer guten Mundhygiene aus, um die Bakterienrate zu verringern [7].
Die Fachärzte für Orthopädie in Deutschland, namentlich die Deutsche Gesellschaft für Endoprothetik, sieht den Sachverhalt etwas anders und empfiehlt „nach sorgfältiger Allergieanamnese, Nutzen-Risiko-Abwägung und Aufklärung des Patienten über den Off-Label-Use die Verabreichung von zwei Gramm Amoxicillin als einmalige Gabe eine Stunde vor einem invasiven („blutigen“) zahnmedizinischen Eingriff, unabhängig vom Zeitpunkt der Primärimplantation der Prothese.“ [8] Dieses recht „harte Statement“ der orthopädischen Fachgesellschaft ordnete Al Nawas für die Zuhörer mit einer weiteren Studie ein, in der bei im Krankenhaus aufgenommenen Patienten mit infizierten Endoprothesen geschaut wurde, ob zahnmedizinische Eingriffe wie Extraktionen, Scaling/Rootplaning oder endodontische Behandlungen im Vorfeld stattgefunden hatten [9].
Es konnten keine Korrelationen mit der Zahnbehandlung gefunden werden, anders als bei der Studie mit den im Krankenhaus aufgenommenen Endokarditispatienten. Folglich gebe es trotz divergenter Empfehlungen derzeit praktisch keine Evidenz zu einer prophylaktischen antibiotischen Abschirmung bei Endoprothesenpatienten vor zahnärztlichen Eingriffen. Andererseits sei eine Abschirmung gerade in den ersten sechs Monaten nach Einsetzen einer Endoprothese kein Fehler, so Al Nawas, auch wenn die Evidenz dafür extrem schwach sei. Es gebe eben auch Patienten, die darauf bestünden. Er kündigte an, dass es zu diesem Thema noch eine Stellungnahme der DGZMK geben werde.

Professor Henning Schliephake (links) sprach auf dem Winterfortbildungskongress der ZKN über mögliche Medikamentenwechselwirkungen bei Polypharmaziepatienten. Das Programm „Zahnmedizin für Jung und Alt“ hatte Professor Thomas Attin (rechts) als wissenschaftlicher Tagungsleiter zusammengestellt.
„Parforceritt“ durch den Medikamenten-Dschungel
Professor Dr. Dr. Henning Schliephake aus Göttingen gab den Zuschauern des ZKN-Winterfortbildungskongresses einen umfassenden Überblick über mögliche Wechselwirkungen von Medikamenten in der zahnärztlichen Praxis. Im Folgenden sind einige Schlaglichter auf kritische Wechselwirkungen aus seinem Vortrag kurz dargestellt, den er selbst treffend einen „Parforceritt durch die Medikamente“ nannte.
Antihypertonika meist verordnete Medikamentengruppe
Auf Lokalanästhetika mit Vasokonstriktorzusatz sollten Zahnärzte bei Patienten, die Bluthochdruckmedikamente einnehmen, nach kurz zurückliegendem Myokardinfarkt oder Bypass-Operation (weniger als drei bis sechs Monate zurückliegend), bei Aortenklappenstenose oder der Einnahme von nichtselektiven ß-Blockern verzichten. Antihypertonika könnten auch mit gängigen Schmerzmitteln wie Ibuprofen oder Paracetamol interagieren, allerdings nur bei längerer Einnahme der Analgetika über sieben Tag hinaus. Bei einer kurzzeitigen Gabe, beispielsweise nach einem operativen Eingriff, erhöhten diese Analgetika das kardiovaskuläre Risiko bei Bluthochdruckpatienten nicht, erläuterte Schliephake.
Wechselwirkungen von Medikamenten mit Antidepressiva
Antidepressiva sind ebenfalls häufig verordnete Medikamente und können mit den drei in der Zahnmedizin häufig eingesetzten Medikamentengruppen Lokalanästhetika, Analgetika und Antibiotika unerwünschte Wechselwirkungen auslösen. Weil Antidepressiva die Katecholamine im synaptischen Spalt der Nervenzellen erhöhen, führten sie zu einer Sensibilisierung gegenüber Adrenalin, erklärte Schliephake. Insbesondere wenn trizyklische Antidepressiva eingenommen würden, sollte ein Lokalanästhetikum mit geringem Vasokonstriktorzusatz eingesetzt werden, empfahl er. Wenn weitere kardiale Risiken beim Patienten bestünden, solle am besten ganz auf einen Vasokonstriktorzusatz verzichtet werden. Antidepressiva aus der Gruppe der selektiven Serotonin-Wiederaufnahmehemmer (SSRI) seien dagegen relativ unkritisch, sagte Schliephake in seinem Vortrag.
Die sauren Analgetika wie Acetylsalicylsäure, Ibuprofen, Diclofenac und Naproxen können bei Patienten, die gleichzeitig Antidepressiva einnehmen, eine verstärkte Blutungsneigung auslösen, insbesondere wenn sie in hoher Dosierung und über einen längere Zeitraum eingenommen werden. Das liege daran, dass Antidepressive eine thrombozytenaggregationshemmende Wirkung mit sich bringen, führte Schliephake aus.
Im Zusammenhang mit Antibiotikaverordnungen können gerade Makrolidantibiotika (zum Beispiel Erythromycin) und Chinolone (zum Beispiel Ciprofloxacin) bei gleichzeitiger Antidepressivaeinnahme zu Herzrhythmusstörungen führen. Allerdings werden die Chinolone als Reserveantibiotika im zahnärztlichen Bereich selten verordnet.
Antikoagulantien und zahnärztliche Medikation
Antikoagulantien-Einnahme und zahnärztliche Eingriffe sind ein weites Feld, deren Dos und Don’ts in der S3-Leitlinie „Zahnärztliche Chirurgie unter oraler Gerinnungshemmung“ beschrieben werden, die sich derzeit in der Überarbeitung befindet [10]. Bei Patienten unter Gerinnungshemmung mit ASS oder Clopidogrel könnten Extraktionen und/oder Osteotomien als ein Fazit der Leitlinienempfehlungen laut Schliephake ohne Änderungen des Einnahmeregimes vorgenommen werden. Allerdings sollten die Alveolen mit einem Hämostyptikum und einer adaptierenden Naht versorgt werden. Nehmen Patienten ASS und Clopidogrel gleichzeitig ein, sollten nur unbedingt notwendige Eingriffe mit einer Überwachungsmöglichkeit in einer Klinik vorgenommen werden.
Im Zusammenhang mit Analgetika und Antikoagulantien-Einnahme wies Schliephake darauf hin, dass Antiphlogistika (beispielsweise Ibuprofen, Diclofenac) die Blutungsneigung aufgrund einer Thrombozytenaggregationshemmung weiter erhöhen. Hier sollte besser Paracetamol verordnet werden. Bei den Antibiotika erhöhen nicht nur die Makrolidantibiotika und die Chinolone (indirekt) die Blutungsneigung bei gleichzeiti-ger Antikoagulanzientherapie, sondern auch die ß-Laktamantibiotika, wie zum Beispiel die Penicilline und auch die Lincosamine (zum Beispiel Clindamycin).
Fazit: Medikamentenwechselwirkungen sind so umfangreich, dass eine regelmäßige Auffrischung dieser Materie nur empfohlen werden kann. Das betrifft auch die Kenntnisse bezüglich der aktuellen Empfehlungen für eine antibiotische Abschirmung vor zahnärztlichen Eingriffen. Der Winterfortbildungskongress der ZKN hat dafür eine aufgrund der renommierten Referenten sehr gute Weiterbildungsmöglichkeit geboten. Die Vorträge stehen für die Teilnehmerinnen und Teilnehmer on demand online noch bis Anfang April 2023 zur Verfügung.
Dr. Kerstin Albrecht, Düsseldorf
Hinweis: Im Bericht genannte behandlungsbezogene Empfehlungen beruhen auf Informationen aus den Vorträgen und unterliegen möglichen Irrtümern bei der Wiedergabe. Sie können in keinem Fall die klinische Einschätzung des Lesers ersetzen und müssen eigenverantwortlich geprüft werden. Details enthält gegebenenfalls die Literatur.
Literatur
[1] Slimings and Riley, 2014: Slimings C, Riley TV. Antibiotics and hospital-acquired Clostridium difficile infection: update of systematic review and meta-analysis. J Antimicrob Chemother. 2014 Apr;69(4):881-91. doi: 10.1093/jac/dkt477.
[2] Naber C. K. et al. Positionspapier: „Prophylaxe der infektiösen Endokarditis“, Der Kardiologe 4, 2007, S. 243-250.
[3] Prophylaxis against infective endocarditis. London: National Institute for Health and Care Excellence (NICE); 2015 Sep.
[4] Thornhill MH, Dayer MJ, Prendergast B, Baddour LM, Jones S, Lockhart PB. Incidence and nature of adverse reactions to antibiotics used as endocarditis prophylaxis. J Antimicrob Chemother. 2015 Aug;70(8): 2382-8. doi: 10.1093/jac/dkv115.
[5] Talha KM, Dayer MJ, Thornhill MH, Tariq W, Arshad V, Tleyjeh IM, Bailey KR, Palraj R, Anavekar NS, Rizwan Sohail M, DeSimone DC, Baddour LM. Temporal Trends of Infective Endocarditis in North America From 2000 to 2017-A Systematic Review. Open Forum Infect Dis. 2021 Sep 25;8(11):ofab479. doi: 10.1093/ofid/ofab479.
[6] Thornhill MH, Gibson TB, Yoon F, Dayer MJ, Prendergast BD, Lockhart PB, O’Gara PT, Baddour LM. Antibiotic Prophylaxis Against Infective Endocarditis Before Invasive Dental Procedures. J Am Coll Cardiol. 2022 Sep 13;80(11):1029-1041. doi: 10.1016/j.jacc.2022.06.030.
[7] Sollecito TP, Abt E, Lockhart PB, Truelove E, Paumier TM, Tracy SL, Tampi M, Beltrán-Aguilar ED, Frantsve-Hawley J. The use of prophylactic antibiotics prior to dental procedures in patients with prosthetic joints: Evidence-based clinical practice guideline for dental practitioners--a report of the American Dental Association Council on Scientific Affairs. J Am Dent Assoc. 2015 Jan;146(1):11-16.e8. doi: 10.1016/j.adaj.2014.11.012.
[8] Empfehlung der AE – Deutschen Gesellschaft für Endoprothetik: Antibiotikaprophylaxe bei zahnmedizinischen Eingriffen – ein Update – 23.01.2022.
[9] Thornhill MH, Crum A, Rex S, Stone T, Campbell R, Bradburn M, Fibisan V, Lockhart PB, Springer B, Baddour LM, Nicholl J. Analysis of Prosthetic Joint Infections Following Invasive Dental Procedures in England. JAMA Netw Open. 2022 Jan 4;5(1): e2142987. doi.org: 10.1001/jamanetworkopen.2021.42987.
10] S3-Leitlinie Zahnärztliche Chirurgie unter oraler Antikoagulation/Thrombozytenaggregationshemmung, AWMF-Registernummer: 083-018 Stand: August 2017, Gültig bis: August 2020, register.




