Wie wird die Periimplantitistherapie korrekt und vollständig abgerechnet? Das erklärt GOZ-Experte und ZA-Berater Dr. Peter Esser.
Der Begriff „Periimplantitis“ bedeutet „Entzündung um das Implantat herum“. Periimplantitis ist im Prinzip vergleichbar mit Parodontitis, einer Entzündung des Zahnhalteapparats. Aber in puncto Entzündungsursachen/-verläufen und in der Vorgehensweise bei der Behandlung gibt es recht deutliche Unterschiede.
Periimplantitis und Parodontitis unterscheiden
Ein erfolgreich osseointegriertes Implantat hat kein Parodont, keinen Parodontalspalt mit Desmodontalsaum, sondern im Normalfall einen direkten Knochenkontakt mit inniger Knochenanlagerung, ohne Knochentasche(n) und mit einer gingivaähnlichen, straffen Schleimhautmanschette (Mukosa) im Durchtrittsbereich des Implantats beziehungsweise im Bereich des „Kronenhalses“ (Emergenzprofil) der Suprakonstruktion „Implantatkrone“.
Periimplantitis unterscheidet sich in den Entzündungsursachen/-verläufen und in der Vorgehensweise bei ihrer Behandlung – also zahnmedizinisch-fachlich – in einigen Punkten doch recht deutlich von der Parodontitisbehandlung. Ein potenzielles Vorstadium einer Periimplantitis, die Mukositis, ist vergleichbar der Gingivitis an Zähnen, ist allerdings progredienter.
Periimplantäre Erkrankungen der „Gingivamanschette“ um Implantate beziehungsweise ihre Aufbauten haben ihre Ursache in opportunistischen Infektionen. Diese werden, ähnlich wie bei Zähnen, durch bakterielle Biofilmbildung beziehungsweise deren schädigenden Einfluss verursacht.
Symptomatik der Mukositis
Mukositis ist eine periimplantäre entzündliche Reaktion mit entzündlichem Infiltrat im Bindegewebe unter dem Saumepithel im Durchtrittsbereich des Implantats/Aufbaus. Sie zeigt folgende Symptomatik: lokale Entzündung, Blutung auf Sondieren, erhöhte Sondiertiefe, lokale Schwellung.
Diagnostik und Behandlungsplanung
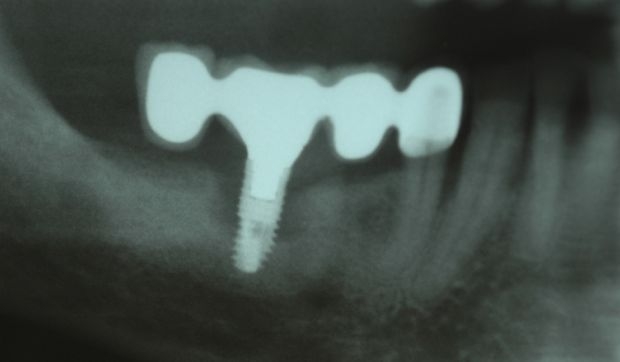
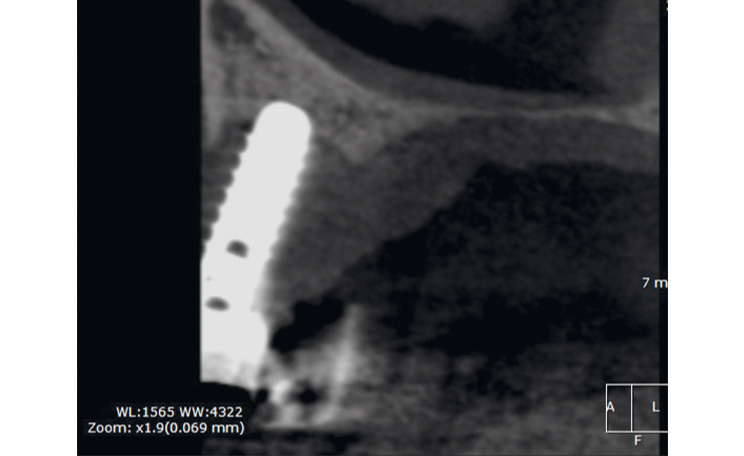
Periimplantitis ist eine invasive entzündliche Reaktion im weichgeweblichen Durchtrittsbereich des Implantats/Aufbaus, meist mit Erreichen des Alveolarknochens beziehungsweise des marginalen Rands der Implantatkavität oder tiefer reichend, dann oft verbunden mit röntgensichtbaren schüssel- oder trichterförmigen periimplantären Resorptionen. Es handelt sich um eine akute oder chronische Entzündung mit hoher Blutungsbereitschaft beim Sondieren und deutlich erhöhter Sondiertiefe.
Jetzt unseren Abrechnungs-Newsletter abonnieren
Einmal im Quartal Infos zu gesetzlichen Änderungen, Neuerungen der Gebührenordnungen und hilfreiche Tipps und Abrechnungsbeispiele.
Genauere Diagnostik kann insbesondere für die Behandlungsplanung und die Prognose wichtig werden. Da ist als Beispiel ein „Interleukin-1ß-Polymorphismus-Test“ zu nennen, um das genetisch bedingte Parodontitisrisiko und die Heilungsaussichten zu bestimmen.
Es können mit einer Untersuchung der Sulkusflüssigkeit Gewebedestruktionsprozesse bewertet werden, beispielsweise mit dem „Test auf aktive Matrixmetalloproteinase-8“ (aMMP-8).
Engmaschiger Recall und eine sofortige Behandlung beginnender Mukositis beugen der Periimplantitis mit bleibender Destruktion der Implantatumgebung wirksam vor.
Periimplantitis liegt definitionsgemäß vor bei einer
- Sondiertiefe von größer/gleich 5–6 mm mit
- Blutung und/oder Pusbildung bei
- radiologisch nachgewiesener Knochenresorption.
Die Vorbehandlungs- und initialen Behandlungsschritte der Parodontitis- und Periimplantitisbehandlung stimmen aber inhaltlich und in den Eckleistungen weitgehend überein: Belagentfernung, Belagkontrolle, Biofilminhibition etc.
Periimplantitisbehandlung in GOZ unzureichend dargestellt
Gebührentechnisch beschreibt die novellierte Gebührenordnung für Zahnärzte eine zum Teil veraltete Parodontitisbehandlung, aber die Periimplantitisbehandlung ist in der Gebührenordnung für Zahnärzte (GOZ) völlig unzureichend nur in wenigen Leistungen „am Rande“ dargestellt. Ein Teil der nötigen Leistungen zur Periimplantitisbehandlung ist daher gemäß Paragraf 6 Absatz 1 GOZ (Analogiebildung) nur im Wege des „Leistungsvergleichs“ auf der Rechnung darstellbar.
Man unterscheidet bei chirurgischer Periimplantitisbehandlung:
- geschlossene oder offene Therapiedurchführung, also
- ohne oder mit Zugangslappenbildung,
- ohne/mit verdeckte/r Wiedereinheilung,
- ohne/mit temporäre/r Demontage der Suprakonstruktion etc.
Abrechnung ohne Analogie kaum möglich
Die gebührentechnische Darstellung von Leistungen zur Behandlung periimplantärer Infektionen an Zahnimplantaten ist im Gegensatz zu der am 4. August 2016 veröffentlichten, gleichnamigen, zahnmedizinisch-fachlich eindeutig formulierten S3-Leitlinie noch immer mit so manchem Zweifel belegt – bewegt man sich doch meist außerhalb der vorhandenen Leistungsbeschreibungen der zahnärztlichen und ärztlichen Gebührenordnung (GOZ/GOÄ).
Kein Zweifel besteht daran, dass eine vollständige Abrechnung von Periimplantitis-Therapieverfahren ohne Einsatz des Paragrafen 6 Absatz 1 der GOZ (Analogie) kaum möglich ist. Diese Erkenntnis hat sich selbst bei einigen privaten Krankenversicherern durchgesetzt.
Mit der S3-Leitlinie zur Periimplantitistherapie wird deutlich: Jeder Periimplantitisfall ist individuell und damit auch die erforderlichen Therapieverfahren und deren Abrechnung. Ein Blick auf mögliche Empfehlungen zeigt unter anderem prä- oder posttherapeutische Analogleistungen wie „Stabilitätsmessung an Implantaten“ oder auch „Abnahme und Wiederbefestigen von Aufbauelementen zum Zweck der Reinigung nach rekonstruktiver Phase“ (siehe auch unter www.alex-za.de). Gerade zur Ermittlung der Stabilität vorhandener Implantate wäre auch der differenziertere Ansatz des „Periotests“ (elektro-mechanische Prüfung zur Primärstabilität) oder eine „elektro-magnetische Resonanzfrequenzanalyse“ möglich.
GOZ Ziffern 4050 und 4070 führen weiter
Wenige weitere Leistungen finden sich in der zahnärztlichen Gebührenordnung formuliert, wie beispielsweise die Ziffer 4050, welche die Entfernung harter und weicher Beläge gegebenenfalls einschließlich Polieren auch an einem Implantat beinhaltet. Eine geschlossene parodontalchirurgische Therapie an einem Implantat findet sich ebenfalls in der GOZ-Nr. 4070.
Geht es um chirurgisch-invasive Periimplantitis-Behandlungen, bietet sich unter anderem eine Entsprechungsleistung wie die „Lappenoperation“ am Implantat zur Behandlung an. Ob möglicherweise noch weitere Maßnahmen des Schleimhautmanagements in unmittelbarer Nachbarschaft zum betroffenen Implantat notwendig werden, kann für die Wahl einer geeigneten Entsprechungsleistung ebenso relevant sein wie die Art der Ausführung, beispielsweise „klassisch“ mit Skalpell oder mit Einsatz eines Lasers.
Bei einer Periimplantitistherapie kann darüber hinaus natürlich auch die „Anwendung von wachstumsfaktorreichem Plasma zur Regeneration“ (PRP/PRPF aus Eigenblut) zum Einsatz kommen (auch Nr. 4110 GOZ je Zahnparodont, 4110a beispielsweise je Implantat). Oder es wird bei umfangreichen Defekten autologer Knochen oder bovines (xenogenes) beziehungsweise artifizielles (alloplastisches) Knochenersatzmaterial verwendet.
Bei letzteren Therapieverfahren bietet die GOZ teilweise Möglichkeiten der Berechnung, angefangen von den Leistungen nach den GOZ-Ziffern 4110/9090 (Auffüllen periimplantär-marginal oder Implantatkavitätendefekt), 9140 (intraorale Knochenentnahme außerhalb des Aufbaugebietes) bis hin zur remodellierenden 9100 (krestale und/oder laterale Augmentation des Alveolarfortsatzes).
Patientenaufklärung bei GKV-Patienten
Wichtig ist nach der Therapie eine genaue Dokumentation der Periimplantitisbehandlung, angefangen von der Patientenaufklärung über die Beschreibung des Therapieverlaufs bis hin zur Rechnungslegung. Bei all den Möglichkeiten in diesem Behandlungssegment, sowohl hinsichtlich der Therapie als auch der Berechnung der einzelnen Leistungen, darf nicht vergessen werden, dass es sich für gesetzlich Versicherte bei Periimplantitistherapie immer noch um private Maßnahmen handelt. Obwohl die Rechtsprechung hier Aufweichungstendenzen zeigt bei Implantaten mit Suprakonstruktion „Krone“ gemäß ZE-Ausnahmeindikation der Richtlinie 36a BEMA.
Eine genaue Behandlungsplanung ist beim GKV-Patienten unentbehrlich. Der Umfang einer Periimplantitisbehandlung, gerade in Bezug auf anfallende Kosten, wird von den Patienten oft unterschätzt, insbesondere wenn zuvor noch aufwendige Diagnostik, beispielsweise in Form einer DVT-Aufnahme, erforderlich wird. So liefert eine schriftlich getroffene Vereinbarung nach Paragraf 8 Absatz 7 BMV-Z Behandlern und Patienten gleichermaßen die rechtssichere Grundlage für die Durchführung der Therapie.
Aber auch für privat versicherte Patienten ist ein entsprechender Heil- und Kostenplan mittlerweile eine Notwendigkeit, koppelt sich das Erstattungsverhalten vieler Versicherer doch an die Vorlage solcher Therapiepläne (Voranerkennungsverfahren).
Systematik einer chirurgischen Periimplantitisbehandlung mit Knochenimplantation
Periimplantäre Defekte erfolgreich wieder aufzufüllen hat zur Voraussetzung, dass zuvor im gesamten Implantatbereich – also auch in der Nachbarschaft, im Grunde in der gesamten Mundhöhle – Entzündungsfreiheit erreicht wurde. Dazu ist eine systematische, Keime ausräumende Vorbehandlung plus chirurgische Dekontamination erforderlich sowie gegebenenfalls eine systematische Parodontalbehandlung der übrigen Bezahnung.
Ein zusätzlich knochenimplantierendes und regenerierendes Konzept mit geschlossener Einheilung könnte in zwei oder drei Abschnitte eingeteilt werden:
1. Geschlossene Vorbehandlung zur Eindämmung der Entzündung
Im Zusammenwirken von Zahnarzt (Fachkraft) und Patient, im Erfolgsfall dann mit „ausräumenden und aufbauenden chirurgischen Eingriffen“ in einer, häufig auch zwei Sitzung(en) nach Vorbehandlung, wenige Wochen bis Tage vor der Defekteröffnung: Nach professionellen Zahn-/Implantatreinigungen (Nr. 1040 GOZ) – so oft wie nötig – erfolgt dann Demontage der Suprakonstruktion und gegebenenfalls des Abutments, interne Desinfektion, gegebenenfalls Versiegelung und Einbringen der Abdeckschraube oder Remontage (Analogie beispielsweise gem. 5280a – siehe ALEX Abrechnungslexikon www.alex-za.de bei Parodontologie u. Ä.) Reinigung des periimplantären Sulkus und der non-invasiv zugänglichen Implantatanteile und -aufbauten im Abstand von wenigen Tagen mit CHX und H2O2 (Nummern 4060, 4020 GOZ), Applikation von CHX-Gel o. ä. (Nr. 4025 GOZ zuzüglich Medikament).
Der Patient unterstützt die Therapie durch gewissenhafte häusliche Pflege, auch durch Bürsten mit CHX-Gel und tägliche Spülung mit CHX-Lösung. Ca. zwei Tage vor der chirurgischen Periimplantitistherapie erfolgt gegebenenfalls eine systemische Antibiose.
2. Lappenbildung und folgende Dekontaminationsmaßnahmen
Defektdarstellung, Entfernung Granulationsgewebe mit speziell geeigneten Handinstrumenten und Reinigung des Implantats mit Titanbürstchen und Air-Polishing (4100a – Paragraf 6 Absatz 1 GOZ), Dekontamination der Implantatoberfläche mit H2O2 und CHX und Konditionierung der Implantatoberfläche beispielsweise mit Zitronensäure oder anderem.
Reinigung zugänglicher benachbarter Wurzeloberflächen unter anderem mit Air-Polishing (zutreffend Nummern 4090, 4100) – adjuvante Therapien mit Laser etc. sind alle Analogleistungen.
Es erfolgen gegebenenfalls in dieser OP-Sitzung die logisch folgenden Schritte der periimplantären Knochenimplantation etc. (Nr. 4110 GOZ), oder es wird eine Heilungspause eingelegt mit Fortgang der Behandlung nach dem erhofften Heilungserfolg. Dann gibt es eine dritte Sitzung der Periimplantitisbehandlung:
3. Erneute Dekontamination und Knochenimplantation
Ca. nach einem Monat Wiederholung der nötigen Schritte der ersten chirurgischen Sitzung.
Jetzt unseren Abrechnungs-Newsletter abonnieren
Einmal im Quartal Infos zu gesetzlichen Änderungen, Neuerungen der Gebührenordnungen und hilfreiche Tipps und Abrechnungsbeispiele.
Implantation möglichst von autogenem Knochen (Nr. 4110a je Implantat) mit Entnahme außerhalb des OP-Gebiets (zuzüglich Nr. 9140 GOZ), gegebenenfalls vermischt mit allogenem Material (derartiges Knochen-/Ersatzmaterial ist berechnungsfähig), Abdeckung mit einer gegebenenfalls verstärkten Membran (Nr. 4138 je Implantat) und mit dichtem Wundverschluss, Einhaltung einer unbelasteten Einheilungsdauer von ca. sechs bis neun Monaten. Gegebenenfalls Wiedereingliederung (beispielsweise Nr. 9060 GOZ) von Abutments/-teilen und der möglichst sterilen Suprakonstruktion (beispielsweise Nr. 2320 je Krone, Nr. 5110 Brücke, gegebenenfalls Nr. 5070a Steg) ca. zwei Wochen nach abschließender Membran-Entfernung (Nr. 9160 GOZ).
Danach ist die Vereinbarung von Nachkontrollen obligat und möglichst sollte eine Aufnahme in ein individuell nötiges, engmaschiges Recallsystem erfolgen.