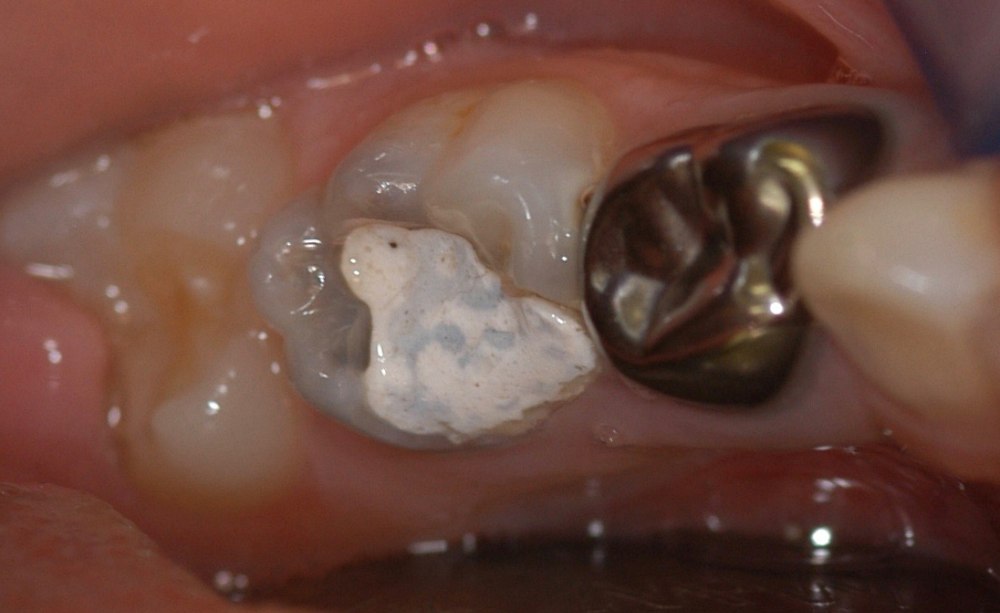
Selektive Kariesentfernung: Nach kurzer Zeit kooperierte der 7-jährige Junge nicht mehr, erhebliche Anteile der kariösen Zahnsubstanz mussten belassen werden.
Milchzähne, nicht zuletzt Molaren, sollten bis zum Zahnwechsel erhalten bleiben. Es gibt mehrere vielversprechende Methoden, bei denen zum Teil auf Exkavation vollständig verzichtet werden kann.
Für eilige Leser
- Beim Exkavieren sollte die Pulpa nach Möglichkeit nicht eröffnet werden.
- Erweichtes Dentin darf pulpanah belassen werden (selektive Exkavation), Kontraindikation ist eine irreversible Pulpitis.
- Bei mangelnder Kooperation kann kariöse Zahnsubstanz sogar vollständig belassen und mit Stahlkronen versiegelt werden (Hall-Technik).
- Kontraindikationen sind hier Caries profunda, irreversible Pulpitis oder parodontale Beteiligung.
- Wird beim Exkavieren die Kronenpulpa eröffnet, sind direkte Überkappungen oder Pulpotomien erfolgversprechend.
Milchzähne, nicht zuletzt Molaren, sollten bis zum Zahnwechsel erhalten bleiben. Es gibt mehrere vielversprechende Methoden, bei denen zum Teil auf Exkavation vollständig verzichtet werden kann.
Es besteht zunehmend Konsens, dass Exkavieren bis zum Sondenklirren das Überleben symptomloser Zähne unnötig gefährdet [1]. Bei tiefer Karies wird dabei zu häufig die Pulpa eröffnet. Nur im Bereich von Kavitätenrand und Schmelz-Zement-Grenze sollte in diesen Fällen kariös erweichtes Dentin komplett entfernt werden (selektive Exkavation) [2]. Bei weniger fortgeschrittener Karies bis zum mittleren Dentindrittel wird dagegen – für eine gute Prognose der Restauration – weiterhin vollständig exkaviert [1].
Diese Empfehlungen gelten für bleibende Zähne, aber ebenso für tief kariöse, klinisch symptomlose Milchzähne [1, 3]. Auch hier sollte Karies nach dem oben beschriebenen Vorgehen selektiv entfernt werden, also nur im Randbereich. Im pulpanahen Bereich darf dagegen weiches Dentin zurückgelassen werden – auch unter der definitiven Restauration. Wichtig ist – wiederum wie bei bleibenden Zähnen – ein dichter, möglichst adhäsiver Verschluss. Eine zweizeitige Therapie (schrittweise Exkavation) wird bei Milchzähnen nicht empfohlen [1, 4].

Beim nächsten Termin wurde mesial und distal nur minimal präpariert und mit medizinischem Portlandzement (Medcem) eine konfektionierte Stahlkrone eingesetzt.
Alternative: Hall-Technik
Bei der Hall-Technik kann sogar vollständig auf Exkavation verzichtet werden. Hier wird eine konfektionierte Stahlkrone ohne vorangehende Anästhesie und Präparation mit Glasionomerzement befestigt [5]. Nach den Ergebnissen einer kontrollierten Studie ist die Methode einer konventionellen Behandlung mit vollständiger Exkavation und Füllungstherapie überlegen [6]. Während bei letzterer nach bis zu fünf Jahren 17 Prozent der Zähne irreversible Pulpitiden, Vitalitätsverlust, Abszesse oder eine nicht mehr restaurierbare Sekundärkaries aufwiesen, waren es bei der Hall-Technik 2 Prozent.
Dagegen ergab eine neuere Studie nach einem Jahr keine signifikanten Unterschiede in Bezug auf schwere Folgesymptome (0 Prozent für Hall-Technik, 2 Prozent für selektive Exkavation, 3 Prozent für vollständige Exkavation) [7]. Auch in Bezug auf das selektive Exkavieren zeigen nicht alle Studien Vorteile gegenüber konventioneller Exkavation. So hatten Milchzähne von Kindern, die wegen ausgedehnter kariöser Defekte in Narkose behandelt wurden, für beide Methoden Erfolgsraten von unter 50 Prozent (nach drei Jahren) [8]. Als Ursache für die vergleichsweise ungünstigen Ergebnisse vermuten die Autoren die hohe Kariesaktivität.
Pulpotomie oder Überkappung?
Selektive Exkavation zeigt nach einer systematischen Literaturauswertung bessere Ergebnisse als eine Pulpotomie [9]. Wird die Pulpa beim Exkavieren wegen konventioneller Exkavationstechnik oder unbeabsichtigt dennoch eröffnet, sollte eine möglichst exakte Diagnostik erfolgen [10]. Eine direkte Überkappung ist nur bei symptomlosen Zähnen indiziert. Das Blut muss an der punktförmigen exponierten Pulpastelle hellrot sein und darf nicht spontan bluten. Als Überkappungsmaterial eignet sich zum Beispiel MTA (medizinischer Portlandzement) oder Kalziumsilikat [11].
Pulpotomien sind nur bei partieller Pulpitis angezeigt. Vor der Behandlung dürfen keine spontanen oder persistierenden Schmerzen aufgetreten sein. Ein Röntgenbild gibt gegebenenfalls Hinweise auf eine parodontale Beteiligung. MTA scheint Vorteile gegenüber anderen Präparaten zu haben, zur Blutstillung eignet sich Eisensulfat [12, 13].
Wurzelkanalbehandlung
Eine Wurzelkanalbehandlung kann auch bei irreversibel infizierten Milchzähnen sinnvoll sein. Die Wurzelbildung sollte bereits abgeschlossen sein, die Resorption für den bleibenden Ersatzzahn aber noch nicht begonnen haben. Weiterhin sollten keine periapikalen oder interradikulären parodontalen Veränderungen vorhanden sein [14]. Die Behandlung verläuft ähnlich wie bei bleibenden Zähnen mit Röntgendiagnostik und Längenbestimmung.
Spülung und Desinfektion erfolgen bis in das apikale Wurzeldrittel, die Füllung mit resorbierbaren Pasten [14], zum Beispiel Kalziumhydroxid-Jodoform. Indiziert sein können WK-Behandlungen auch bei nicht angelegten bleibenden Zähnen. Der Alveolarkamm kann so erhalten werden, zum Beispiel bis zu einer Implantation. Ist ein Milchmolar nicht mehr zu retten, stehen als letzter Ausweg Molarenbänder zum Offenhalten der Lücke zum ersten bleibenden Molar zur Verfügung.
Diskussion und Ausblick
Bei größeren kariösen Defekten ist in der Regel ein selektives Exkavieren angezeigt, die beste restaurative Prognose haben konfektionierte Stahlkronen. Bei unkooperativen Patienten eignet sich bei entsprechender Symptomatik die Hall-Technik, eine Kombination aus den beiden genannten Methoden. Bedingung ist immer eine gute Diagnostik, die Sorgfalt und Erfahrung erfordert.
Probleme kann es bei Kindern mit hoher Kariesaktivität geben. Das ist ein weiterer Beleg dafür, dass die Virulenz der mikrobiellen Gemeinschaft im Biofilm ein wichtiger Risikofaktor ist. Wie die Literatur zeigt, haben hier Kronen Vorteile gegenüber Füllungen. Wenn noch möglich und sinnvoll, können Milchzähne auch mit Überkappungen, Pulpotomien oder Wurzelkanalbehandlungen erhalten werden.
Literatur
1. Schwendicke F et al. Adv Dent Res 2016. 28 (2): 58-67.
2. Innes, N. P., et al.; Adv Dent Res 2016. 28 (2): 49-57.
3. Santamaria R et al. Evid Based Dent 2014. 15 (3): 81-82.
4. Lula, E. C., et al.; Caries Res 2009. 43 (5): 354-358.
5. Innes N P et al. BMC Oral Health 2007. 7 18.
6. Innes N P et al. J Dent Res 2011. 90 (12): 1405-1410.
7. Santamaria R M et al. J Dent Res 2014. 93 (11): 1062-1069.
8. Melgar X C et al. Caries Res 2017. 51 (5): 466-474.
9. Smail-Faugeron V et al. Eur J Paediatr Dent 2016. 17 (2): 107-112.
10. Pabel S O et al. Bayerisches Zahnärzte Blatt BZB 2016. (Mai): 57-65.
11. Schwendicke F et al. Clin Oral Investig 2016. 20 (6): 1121-1132.
12. Asgary S et al. J Clin Pediatr Dent 2014. 39 (1): 1-8.
13. Stringhini Junior E et al. Eur Arch Paediatr Dent 2015. 16 (4): 303-312.
14. Rodd H D et al. Int J Paediatr Dent 2006. 16 Suppl 1 15-23.





