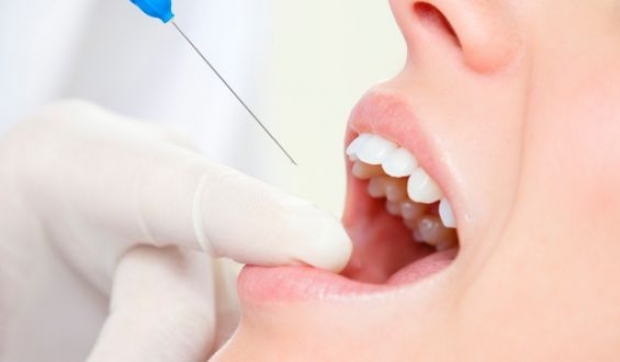
Im elften Teil der Reihe Stichpunkt Anästhesie spricht Lothar Taubenheim über die Lokalanästhesie – im Allgemeinen – und das Risiko einer Nervschädigung.
Bei der Frage der zahnärztlichen Haftung bei Nervschädigungen durch eine Leitungsanästhesie hat die Rechtsprechung in den letzten Jahren zu mehr Klarheit geführt. Bei künftig zu entscheidenden Klagen wird nur noch auf wenige Urteile Bezug genommen werden. Das letztinstanzlich ergangene Urteil des OLG Koblenz (5 U 41/03 vom 13. 5. 2004) ist heute als Basis für die zahnärztliche Aufklärung zu betrachten.
Nach dem Urteil des OLG Koblenz – das nicht zur Revision zugelassen wurde – greift bei einer Nervschädigung durch Leitungsanästhesie die Arzthaftung, wenn nicht zweifelsfrei belegt werden kann, dass in einer thematisierenden Anhörung des Patienten in der insbesondere die Schwere, Dringlichkeit und die Alternativen des jeweiligen Eingriffs geklärt wurden, der Patient nach ordnungsgemäßer Aufklärung in die Behandlung – hier: die Leitungsanästhesie – eingewilligt hat.
Patient über seltenes, aber typisches Risiko aufklären
Eine Schädigung des N. alveolaris inferior ist zwar ein seltenes (1 bis 2 Promille), aber doch typisches Risiko, über das der Patient aufzuklären ist. Noch vor wenigen Jahren wurde gelehrt [1], dass die Häufigkeit mit 1:90.000 und geringer anzunehmen sei. Realistischerweise wird im Urteil des OLG Köln (5 U 232/96) schon eine Risikohäufigkeit von 1:500 bis 1:1.000 genannt.
Die Frage, ob und wie häufig er schon Fälle von Nervkontakt bei der Einführung der Injektionsnadel zur Leitungsanästhesie bei seinen behandelten Patienten diagnostizieren musste, kann der Praktiker selbst am besten beantworten und muss hier offen bleiben.
Schmerz und Schmerzausschaltung
Schmerz und Schmerzausschaltung in der Zahnheilkunde sind für den Patienten und den Behandler, wenn auch aus unterschiedlicher Sicht, gleichermaßen von großer Bedeutung. Der Patient steht unter Leidensdruck und möchte von seinen Schmerzen befreit werden; der Behandler muss einen möglichst sicheren Weg der Schmerzausschaltung finden, um die indizierte Behandlung durchführen zu können.
Damit Staatsanwälte, Richter und Rechtsanwälte bei „Schäden durch zahnärztliche Maßnahmen” eine seriöse Basis der Beurteilung haben, ist das Wissen um Zahnschmerzen, ihre möglichen Ursachen und die Behandlung verfügbar gemacht [2].
Schmerz wird gewöhnlich über Schmerzrezeptoren aber auch durch Läsionen (Verletzung, Störung) Schmerz leitender Nervenfasern ausgelöst. Die Anwesenheit endogener Entzündungsmediatoren wie Histamin, Bradykinin, Prostaglandine oder Leukotriene kann die Erregungsschwelle für die Rezeptoren herabsetzen. Neuropeptide und Substanz P können schmerzverstärkend wirken, indem sie an den präsynaptischen Nervenendigungen im Rückenmark erregungssteigernd wirken. Die Impulse werden über dünne, myelinisierte Aδ-Fasern (d=1-4 µm, v=12-30m/sec) – heller, lokalisierbarer Schmerz – und nicht myelinisierte (marklose) C-Fasern (d=0,1-1 µm, v=0,5-2m/sec) – dumpfer, schlecht lokalisierbarer Schmerz – über das Rückenmark (Tractus spinothalamicus) zu sensorischen Kortexarealen fortgeleitet. Für das individuelle Schmerzerleben und die Bewertung des Schmerzes spielen kognitive, affektiv-emotionale und psychosoziale Gesichtspunkte eine Rolle [3-4].
Zu den mit Schmerzen einhergehenden zahnärztlichen Maßnahmen gehören insbesondere:
• operative Eingriffe
• Zahnextraktionen
• Inzisionen und Exzisionen
• Präparationen von Kavitäten und Kronenpfeilern
• Trepanation vitaler Pulpen
• Vitalexstirpationen und Pulpotomien
• parodontalchirurgische Eingriffe.
Die vom OLG Koblenz (5 U 41/03) gezogene Konsequenz ist für den praktizierenden Zahnarzt von großer praktischer Bedeutung und darf im Urteil nicht überlesen werden.
Die Feststellung des Gerichts: „In einer insbesondere die Schwere, Dringlichkeit und Alternativen des jeweiligen Eingriffs thematisierenden Anhörung des Patienten ist zu klären, ob er auch nach ordnungsgemäßer Aufklärung eingewilligt hätte“. Dies betrifft im vorliegenden Fall die „Möglichkeiten (Alternativen) der Schmerzausschaltung“.
Noch heute wird die intraligamentale Terminal-Anästhesie, auch intraligamentäre Anästhesie genannt, weitgehend als eine Lokalanästhesie-Variante betrachtet, die möglicherweise in Betracht kommt, wenn die Leitungsanästhesie versagt hatte, aber nicht als Alternative zu dieser Lokalanästhesie-Methode. Die Ergebnisse der medizin-technischen und zahnmedizinischen Forschung und Anwendung der letzten 20 Jahre werden zwar kontinuierlich publiziert [3/5], sie verbreiten sich aber nur langsam.
Prof. Dr. med. J. Gabka schreibt schon 1994 [4]: Die Erfahrungen der Praxis sprechen für die ILA; Fortschritte in unserer Disziplin sollten – und das nimmt die Lokalanästhesie nicht aus – grundsätzlich gelehrt werden, vor allem, wenn unsere Patienten davon erheblich profitieren.
Methode sicher beherrschen
Für den praktizierenden Zahnarzt bedeute das, die „Alternative des jeweiligen Eingriffs“, hier: die intraligamentale Injektion von Lokalanästhetikum vor der indizierten Behandlung (Abbildung), dem praktizierten Repertoire der Schmerzausschaltung hinzuzufügen, was aber erst möglich ist, wenn man auch diese Methode sicher beherrscht [3/5].
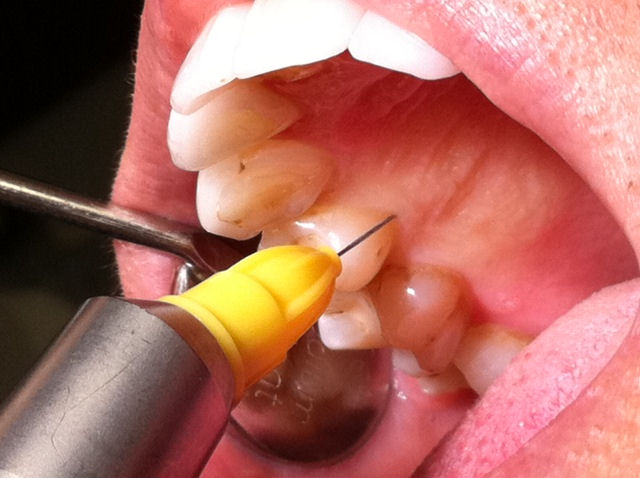
Anästhesie – Einzelzahn-
anästhesie – wird das Anästhetikum
intraligamental – ins Ligamentum
circulare – injiziert.
Die intraligamentäre Anästhesie (ILA) ermöglicht die Analgesie eines einzelnen Zahnes (Einzelzahnanästhesie). Dabei wird das Anästhetikum in das Ligamentum circulare via Sulcus gingivalis (Zahnfleischfurche) des zu anästhesierenden Zahnes injiziert. Dadurch wird die Betäubung eng begrenzt und eine Taubheit benachbarter Bezirke, etwa von Lippen, Wangen oder Zunge, vermieden.
Die ILA ist eine primäre Methode der dentalen Lokalanästhesie [5], über die der Patient aufzuklären ist, und die – gemäß seiner Entscheidung – bei ihm anzuwenden ist.
Lothar Taubenheim, Erkrath
Literatur
[1] Höhmann B, Du Chesne A, Ott K: Nervenschädigungen nach Leitungsanästhesien im Unterkiefer. Eine Rechtsprechungsübersicht zur Aufklärungsproblematik. Rechtsmedizin, 2002; 6: 361-364.
[2] Taubenheim L, Glockmann E: Zahnmedizinische Konsequenzen der Rechtsprechung zur Haftung des Zahnarztes bei Nervschädigung durch Leitungsanästhesie. MedR, 2006; 6: 323-330.
[3] Glockmann E, Taubenheim L: Die intraligamentäre Anästhesie. Georg Thieme Verlag, Stuttgart – New York, 2002.
[4] Heizmann R, Gabka J: Nutzen und Grenzen der intraligamentären Anaesthesie. Zahnärztl Mitt, 1994; 84: 46-50.
[5] Benz C, Prothmann M, Taubenheim L: Die intraligamentäre Anästhesie – Primäre Methode der dentalen Lokalanästhesie. Deut Zahnärzte Verl, Köln, 2015.