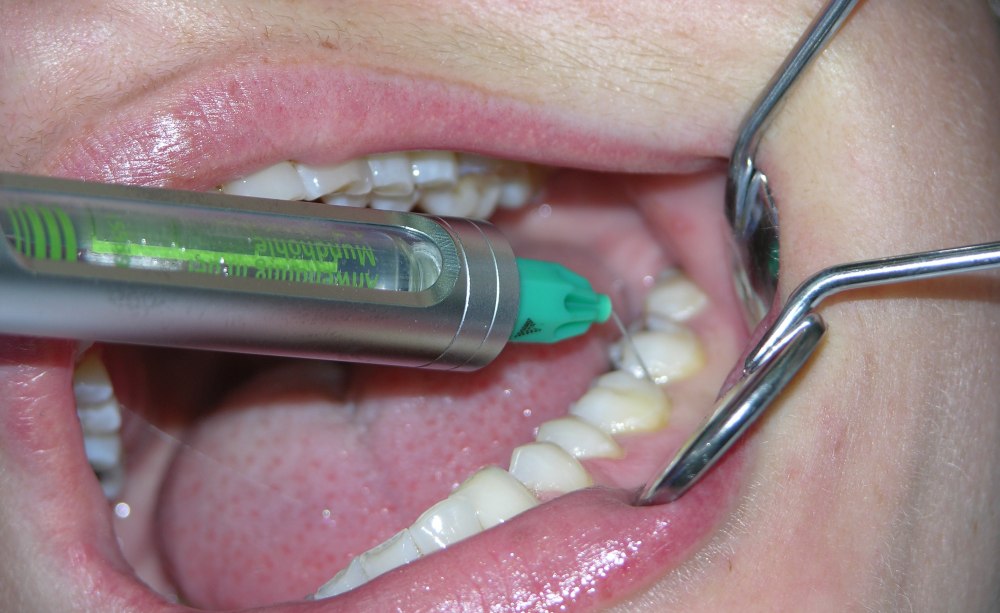
Abb. 2: Anwendung der ILA im Unterkiefer-Seitenzahnbereich
Stichpunkt Anästhesie: Lothar Taubenheim über die Aufklärung der Patienten vor einer Leitungsanästhesie
Noch vor einigen Jahren konnte davon ausgegangen werden, dass das mit der Leitungsanästhesie verbundene Risiko einer Nervläsion „sehr gering“ und deshalb nicht aufklärungspflichtig sei. Allerdings hat bereits 1995 der BGH festgestellt, dass auch über sehr seltene Risiken aufzuklären ist, wenn sie bei ihrer Verwirklichung die Lebensführung schwer belasten und trotz ihrer Seltenheit für den Eingriff spezifisch und für den Laien überraschend sind [1].
Aktuelle Rechtsprechung
Ein Zahnarzt kann für eine Behandlung mittels Infiltrations- oder Leitungsanästhesie haften, wenn er den Patienten über die als echte Alternative mögliche Betäubung mittels intraligamentärer Anästhesie (ILA) nicht aufgeklärt hat und die vom Patienten für den zahnärztlichen Eingriff erteilte Einwilligung deswegen unwirksam gewesen ist.
Die intraligamentäre Anästhesie hat bereits im Jahre 2013 zum Standard in der ambulanten zahnmedizinischen Praxis gehört, über die ein Patient aufzuklären sei, damit er die einzusetzende Anästhesieform auswählen kann. Dass die zahnmedizinische Praxis von der insoweit gebotenen Aufklärung aus Zeitgründen absehe, ändere die bestehende Aufklärungspflicht nicht, hat der 26. Zivilsenat des OLG Hamm in einem Urteil präzisiert (Az. 26 U 199/15 vom 19. April 2016).
Da die intraligamentäre Anästhesie erst allmählich in der Lehre – im Spritzenkurs – ankommt, müssen die bereits seit einigen Jahren praktizierenden Zahnärzte diese Lücke empirisch schließen. Hands-on-Kurs zur Thematik „Die intraligamentäre Anästhesie – Alternative der lnfiltrations- und Leitungsanästhesie des N. alveolaris inferior“ werden mittlerweile von zahlreichen Zahnärztekammern im Rahmen der Fortbildungsprogramme angeboten (Abb. 1).

Abb. 1: Praktische Übung am frischen Schweinekiefer mit der Dosierradspritze SoftJect.
Die intraligamentäre Anästhesie – Alternative zur Leitungsanästhesie?
Mindestens schon seit 1982 gibt es eine Lokalanästhesie-Alternative zur dentalen Leitungsanästhesie [2, 3], deren Anwendung aber noch immer nur bedingt erfolgt, mit der Begründung: nicht ausreichend – evidenzbasiert – aufgeklärt, zu viele ungewünschte Effekte (Elongationsgefühl und Drucknekrosen, Risiko von Bakteriämien) und nicht effizient genug …
Bis 1995 mag das noch gestimmt haben; mindestens seit Beginn dieses Jahrhunderts ist dieser Wissensstand obsolet. Alle relevanten Fragen, 1983 von der American Dental Association [4] im Zusammenhang mit der „periodontalen Ligament-Injektion“ (üblicher: intraligamentäre Anästhesie) postuliert, sind durch evidentbasierte Studien wissenschaftlich beantwortet und veröffentlicht [5–13].
Im Vergleich mit der Leitungsanästhesie hat die Lokalanästhesiemethode der intraligamentären Anästhesie einen signifikant höheren Anästhesieerfolg, eine geringere Belastung für die Patienten und ist nicht aufklärungspflichtig, weil das Risiko einer Nervläsion – und auch eines Gefäßkontakts – nicht gegeben ist. Bei sicherer Beherrschung dieser Lokalanästhesiemethode gibt es eigentlich überhaupt keine Risiken – immer unter der Voraussetzung, dass der erforderliche Injektionsdruck zur Überwindung des Gewebswiderstands durch den Behandler gut auf die individuellen anatomischen Verhältnisse des Patienten abgestimmt wird (Abb. 2).
Alle in der Literatur beschriebenen ungewünschten Effekte stehen – nach dem heutigen Stand von Wissenschaft und Technik – im direkten Zusammenhang mit einer inadäquaten Anwendung dieser Methode, sind also als iatrogen zu betrachten.
Im Rahmen von Fortbildungsveranstaltungen der Zahnärztekammern ist es möglich, sich mit dem aktuellen Stand der intraligamentären Anästhesie vertraut zu machen und dieses Wissen dann in der eigenen Praxis systematisch umzusetzen. Jeder praktizierende Zahnarzt sollte sich überlegen, ob er die Leitungs- und die Infiltrationsanästhesie auch weiterhin als primäre Methode der Lokalanästhesie anwenden will [13, 14, 15]. Es gibt nur ganz wenige Gründe, die intraligamentäre Anästhesie nicht anzuwenden: länger dauernde und ausgedehnte dento-alveoläre chirurgische Eingriffe [16, 17] und Endokarditisrisiko, das eine absolute Kontraindikation für die intraligamentäre Anästhesie darstellt [7, 18].
Die intraligamentäre Anästhesie ist patientenfreundlich und ein positiver Beitrag zum Praxismarketing: Patienten reden untereinander darüber, dass „mein Zahnarzt Spritzen gibt, die man nicht merkt und die keine stundenlange Taubheit von Zunge, Wangen und Lippen erzeugen“ – unter Medizinern: keine Einschränkung von Artikulation und Mastikation. Sie ist nach Bema (Position 40) abrechnungsfähig.
Lothar Taubenheim, Erkrath
Literatur
[1] Stöhr KH. Aufklärungspflichten in der Zahnheilkunde. MedR 2004; 3: 156-160.
[2] Khedari AJ. Die intraligamentäre Anästhesie als Alternative zur Leitungsanästhesie im Unterkiefer. Quintessenz 1982; 33: 2457-2464.
[3] Malamed SF. The periodontal ligament (PDL) injection: An alternative to inferior alveolar nerve block. Oral Surg Oral Med Oral Pathol 1982; 53: 117-121.
[4] Giovannitti JA, Nique TA. Status report: the periodatal ligament injection. J Am Dent Assoc 1983; 106: 222-224.
[5] Dirnbacher T. ILA vs. Leitungs- und Infiltrationsanästhesie in der Praxis. Diss, Jena 2002.
[6] Dirnbacher T, Glockmann E, Taubenheim L. Methodenvergleich der Lokalanästhesie: Welche Anästhesie ist die richtige. Zahnärztl Mitt 2003; 23: 44-51.
[7] Glockmann E, Taubenheim L. Die intraligamentäre Anästhesie. Georg Thieme Verlag, Stuttgart – New York 2002.
[8] Langbein A. Patientenschonende Lokalanästhesie bei zahnärztlichen therapeutischen Maßnahmen unter besonderer Betrachtung der intraligamentären Anästhesie als primäre Methode der Schmerzausschaltung. Diss, München 2011.
[9] Marshall M. Die intraligamentäre Anästhesie mit dem Soft.Ject zur Ermittlung der Praxistauglichkeit. Diss, München 2001.
[10] Prothmann M. Die intraligamentäre Anästhesie vs. Leitungs- und Infiltrationsanästhesie unter besonderer Betrachtung des Aspekts der Generierung von druckbedingten Schäden am Parodontium durch intraligamentale Injektionen bei parodontal vorgeschädigten Patienten. Diss, Aachen 2008.
[11] Prothmann M, Taubenheim L, Benz C. Die intraligamentäre Anästhesie in der zahnärztlichen Praxis – Metaanalyse der klinischen Erfahrungen von 1976 bis 2014. Dtsch Zahnärztl Z 2016; 2: 136-145.
[12] Weber M. Reduzierung der unerwünschten Nebeneffekte bei der zahnärztlichen Lokalanästhesie unter besonderer Berücksichtigung der Erfordernisse für endodontische Maßnahmen. Diss, Jena 2005.
[13] Zugal W, Taubenheim L, Schulz D. Triade des Anästhesie-Erfolgs: Instrumente – Anästhetika – Methoden-Beherrschung. Z Stomatol, 2005; 1: 9-14.
[14] Bluttner A, Taubenheim L. Risiken der Leitungsanästhesie. Zahnärztl Mitt 2009; 5: 104-106.
[15] Endo T, Gabka J, Taubenheim L. Intraligamentäre Anästhesie: Nutzen und Grenzen. Quintessenz 2008; 6: 643-653.
[16] Glockmann E, Dirnbacher T, Taubenheim L. Die intraligamentäre Anästhesie – Alternative zur konventionellen Lokalanästhesie? Quintessenz 2005; 3: 207-216.
[17] Glockmann E, Weber M, Taubenheim L. Schmerzausschaltung vor Vitalexstirpationen. Endodontie 2007; 3: 197-204.
[18] Glockmann E, Taubenheim L. Minimalinvasive Schmerzausschaltung – Intraligamentäre Anästhesie. Zahnärztl Fachverlag, Herne, 2010.