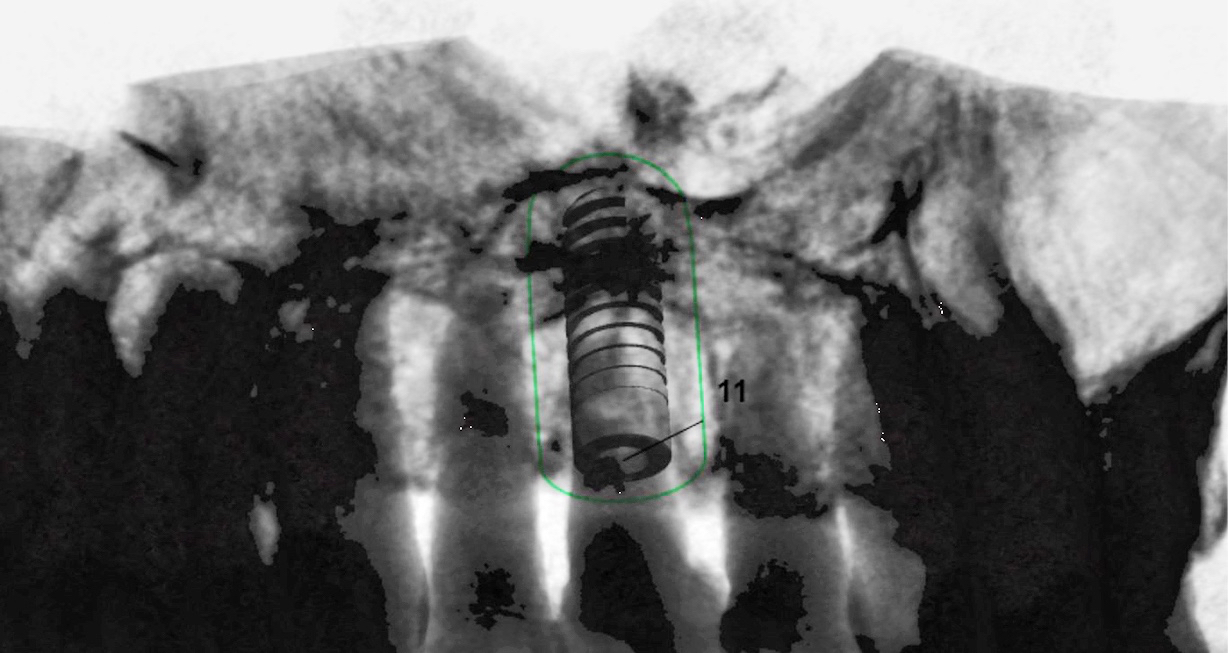
Dr. Ausra Ramanauskaite erläutert, wie an der Universität Frankfurt periimplantäre Knochendefekte therapiert werden.
Welche implantologischen Konzepte sind erfolgreich und deshalb für die Praxis geeignet? Im zweiten Teil seines Nachberichts über den 33. DGI-Jahreskongress Ende November in Hamburg fokussiert unser Autor Dr. Jan H. Koch auf Sofortkonzepte, Frontzahnversorgungen und Periimplantitis-Management (hier geht es zu Teil 1).
Eine kleine Materialschlacht der Studien zum Thema Sofortimplantation präsentierte Prof. Dr. Dr. Henning Schliephake (Göttingen).
Die Ausgangssituation sei individuell sehr unterschiedlich, und anhand der Literatur ließen sich keine eindeutigen Kriterien finden, welche Fälle für das Konzept geeignet sind. So sei ein „dicker“ weichgewebiger Phänotyp nur einer von mehreren prognostischen Faktoren [1]. Eine bukkale Knochendicke von mehr als 1 mm gebe es bei 10 bis 12 Prozent der Patienten [2]. Sie kann nach dieser Studie auch mehr als 1,5 mm betragen, bei altersbedingter Abnahme des krestalen Anteils.
Bei dünnem gingivalem Phänotyp geht nach Extraktionen vertikaler Knochen in erheblichem Umfang verloren, bei dickem signifikant weniger [3]. Augmentationen mit GBR- und weichgewebigen Maßnahmen kompensieren dies zum Teil, jedoch bewertet Schliephake auch hier die Datenlage als begrenzt.
So sei der Vorteil für eine bukkale GBR bei Sofortimplantation gegenüber keiner Maßnahme mit 0,8 mm relativ gering – ein Phänomen, das in zahllosen Fallbeispielen erkennbar ist [4]. Auch eine provisorische Versorgung in Verbindung mit Sofortimplantation scheint die Weichgewebe wider Erwarten nicht in messbarem Umfang zu stabilisieren [1].
Für einen Zeitraum von fünf bis neun Jahren wurde zum Vergleich bei „früher“ Implantation nach vier bis acht Wochen eine stabile Situation ohne ästhetische Probleme dokumentiert, zumindest in einem universitären Zentrum in der Schweiz [5]. Entsprechend bescheinigt ein systematisches Review der Frühimplantation im Vergleich zur Sofortimplantation zuverlässigere Ergebnisse [6]. Laut Schliephake werden jedoch in Übersichtsarbeiten häufig Äpfel mit Birnen verglichen, und die Bedeutung der Ergebnisse für Patienten sei fraglich.
Visualisierung und dreidimensionales Denken
Wie eng Prothetik und ein biologisch orientiertes Gewebemanagement im Frontzahnbereich verknüpft sind, demonstrierten PD Dr. Arndt Happe, niedergelassen in Münster, und Vincent Fehmer, Zahntechnikermeister an der Universität Genf. Entscheidend ist laut Fehmer eine frühe Visualisierung, die Patienten mit Simulationssoftware angeboten werden kann (zum Beispiel Ivosmile). Bei Rezessionen sind Mock-ups mit rosafarbenem Komposit möglich.
Das implantologische Team sollte laut Happe dreidimensional denken. Bei einer Beispielpatientin, die aufgrund von Bulimie unphysiologisch kurze Kronen hatte, musste die Insertionstiefe des geplanten Implantats an Position 11 auf die umgebenden Gewebe abgestimmt werden.
Dafür verlängerte Happe im ersten Schritt chirurgisch die Kronen und positionierte im zweiten die Implantatschulter 3,5 mm unter dem mittig-bukkalen Gingivaniveau der benachbarten Zähne. Happe: „Bei der Planung müssen Sie manchmal zunächst einen Schritt zurückgehen.“
Praxis-Tipp: Vor Verklebung sollten Titanklebebasen mit 50 μm Aluminiumoxid abgestrahlt werden (noch nicht publizierte Studie Universität Genf, gefördert von der Oral Reconstruction Foundation).
Abnehmbar oder festsitzend?
Einen „Wettstreit der Konzepte“ gab es in Hamburg auch zur Frage, ob zahnlose Kiefer festsitzend oder herausnehmbar versorgt werden sollten. Laut Prof. Dr. Stefan Wolfart (Aachen) gibt es hier einen breiten therapeutischen Korridor. Für neue Konzepte müsse eine „zumindest kurz- bis mittelfristig gute Bewährung“ vorliegen.
Abnehmbare Versorgungen mit stegretinierten Deckprothesen sind laut Dr. Detlef Hildebrand (Berlin) „funktionell gleichwertig“ zu festsitzenden. Patienten wird mitgeteilt, dass ihre Versorgung festsitzend sei und nur zur Reinigung herausgenommen werden müsse.
Die Kosten sind jedoch bei hochwertiger Ausführung nach dem Berliner Konzept höher als zum Beispiel bei festsitzenden angulierten Versorgungen nach dem Prinzip von All-on-4. Neben dem Zentrum des Entwicklers Paulo Malo hat inzwischen ein weiteres Langzeitdaten zu verschiedenen Varianten vorgelegt [7–9]. Der Münchner Parodontologe Prof. Dr. Hannes Wachtel kündigte die Publikation einer Studie an, in der die Lebensqualität entsprechend versorgter Patienten untersucht wird.
Periimplantitis erfolgreich operieren
Wie an der Universität Frankfurt periimplantäre Knochendefekte therapiert werden, erläuterte Dr. Ausra Ramanauskaite im Rahmen einer Tischdemonstration am Laptop [10]. Die Glättung mit rotierenden Instrumenten („Implantatplastik“) sei bei horizontalen Defekten erfolgreich und biologisch unbedenklich, auch in Bezug auf Titanpartikel im Gewebe [11].
Die DGI hat für nächstes Jahr eine Leitlinie zu Materialunverträglichkeiten angekündigt: „Die Frage nach der klinischen Relevanz der zweifelsfrei nachgewiesenen Titanpartikelbelastung bei bestimmten überempfindlichen Patientengruppen bleibt spannend.“ [12]
Praxis oder Wissenschaft?
Der Kongress zum 25. DGI-Jubiläum war mit mehr als 1.800 Teilnehmern (jeder vierte weiblich) aus 24 Ländern wieder ein großer Erfolg. Im Kongress-Grusswort hatten die Präsidenten Frank Schwarz und Florian Beuer erklärt, dass der Wettstreit der Konzepte nicht als „Krieg der Studien …“ geführt werden, sondern auf „Argumenten und Fakten aus der Praxis“ basieren sollte, vor deren Hintergrund ein Kollege auf ein bestimmtes Konzept setzt.
Im Kongressverlauf wurde nicht immer deutlich, wie sich praxisbasierte „Fakten“ von wissenschaftlich generierten unterscheiden könnten. Relevante Daten werden heute auch von gut aufgestellten Praxen generiert, zum Beispiel in einem langjährigen Projekt der AG Keramik, und im Bereich der Implantologie auch von einer Reihe niedergelassener Privatdozenten in den Reihen der DGI.
„Entscheidend ist auf dem Platz“ (Adi Preißler): Im Fußball wie in der Implantologie zählen neben dem Tagessieg auch langfristig erfolgreiche Ergebnisse. Und diese lassen sich, bei allen verbleibenden Unwägbarkeiten, nur mit ausreichend dokumentierten Methoden erreichen.
Termine, Termine
Die interdisziplinäre Ausrichtung der DGI zeigt sich beim nächsten Jahreskongress, der in Kooperation mit der EAO als internationaler Kongress in Berlin vom 8. bis 10. Oktober 2020 stattfindet. Er steht unter dem Motto: „… tear down this wall“, und soll die Mauern nicht nur zwischen den Disziplinen, sondern auch in den Köpfen einreißen, kündigte EAO-Präsident Prof. Dr. Dr. Henning Schliephake vor der Fachpresse an.
Für 2021 ist der Deutsche Implantologie-Tag mit Beteiligung verschiedener Fachgesellschaften geplant. Informationen dazu gibt die DGI noch bekannt.
Dr. Jan H. Koch, Freising
Literatur
[1] Kinaia BM, Ambrosio F, Lamble M, Hope K, Shah M, Neely AL. Soft Tissue Changes Around Immediately Placed Implants: A Systematic Review and Meta-Analyses With at Least 12 Months of Follow-Up After Functional Loading. J Periodontol 2017;88:876-886.
[2] Gakonyo J, Mohamedali AJ, Mungure EK. Cone Beam Computed Tomography Assessment of the Buccal Bone Thickness in Anterior Maxillary Teeth: Relevance to Immediate Implant Placement. Int J Oral Maxillofac Implants 2018;33:880-887.
[3] Chappuis V, Araujo MG, Buser D. Clinical relevance of dimensional bone and soft tissue alterations post-extraction in esthetic sites. Periodontol 2000 2017;73:73-83.
[4] Lee J, Park D, Koo KT, Seol YJ, Lee YM. Validity of a regenerative procedure for a minor bone defect with immediate implant placement: a systematic review and meta-analysis. Acta Odontol Scand 2019;77:99-106.
[5] Buser D, Chappuis V, Bornstein MM, Wittneben JG, Frei M, Belser UC. Long-term stability of contour augmentation with early implant placement following single tooth extraction in the esthetic zone: a prospective, cross-sectional study in 41 patients with a 5- to 9-year follow-up. J Periodontol 2013;84:1517-1527.
[6] Arunyanak SP, Pollini A, Ntounis A, Morton D. Clinician assessments and patient perspectives of single-tooth implant restorations in the esthetic zone of the maxilla: A systematic review. J Prosthet Dent 2017;118:10-17.
[7] Ayna M, Gulses A, Acil Y. Comprehensive Comparison of the 5-Year Results of All-on-4 Mandibular Implant Systems With Acrylic and Ceramic Suprastructures. J Oral Implantol 2015;41:675-683.
[8] Ayna M, Gulses A, Acil Y. A comparative study on 7-year results of "All-on-Four" immediate-function concept for completely edentulous mandibles: metal-ceramic vs. bar-retained superstructures. Odontology 2018;106:73-82.
[9] Ayna M, Sagheb K, Gutwald R, Wieker H, Florke C, Acil Y, et al. A clinical study on the 6-year outcomes of immediately loaded three implants for completely edentulous mandibles: "the all-on-3 concept". Odontology online 2019_07_05.
[10] Ramanauskaite A, Obreja K, Sader R, Khoury F, Romanos G, Koo KT, et al. Surgical Treatment of Periimplantitis With Augmentative Techniques. Implant Dent 2019;28:187-209.
[11] Stavropoulos A, Bertl K, Eren S, Gotfredsen K. Mechanical and biological complications after implantoplasty-A systematic review. Clin Oral Implants Res 2019;30:833-848.
[12[ Wagner W. Implantationsmaterialien: Was macht den Wettsreit bei diesem Thema besonders spannend? Presse-Information im Rahmen des DGI-Kongresses 2019. In: DGI (ed). press release, 2019.