Im dritten Teil der Reihe Stichpunkt Anästhesie schreibt Lothar Taubenheim über Aufklärung und Risiken in Sachen Lokalanästhesie.
Das Patientenrechtegesetz, BGB Paragraf 630 (2013), gibt vor, dass der Patient über die Risiken der anstehenden Behandlung und die Alternativen aufzuklären ist – dies trifft auch auf die dentale Schmerzausschaltung zu.
Aktuelle Rechtsprechung
Bei dem vom LG Berlin (Az.: 6 O 386/05) rechtskräftig entschiedenen Fall wurde festgestellt, dass es vor einer indizierten endodontischen Behandlung aufgrund einer durch Leitungsanästhesie verursachten Nervläsion des Zahns 48 zu einem Dauerschaden (Taubheit unterhalb der Lippe bis zur Kinnspitze) gekommen ist. Die Beklagten wurden gesamtschuldnerisch zur Zahlung von 6.000 Euro Schmerzensgeld verurteilt.
Die – im Urteil so bezeichnete – „Einstandspflicht“ der Beklagten (Zahnärzte) ergibt sich daraus, dass der Kläger nicht ordnungsgemäß aufgeklärt wurde. Der Kläger behauptete, dass er nicht ordnungsgemäß über das Risiko einer Nervschädigung aufgeklärt worden sei und er bei entsprechender Aufklärung auf einer Alternative zur Leitungsanästhesie bestanden habe.
Dass die Leitungsanästhesie zum Zeitpunkt der Behandlung – 2004 – alternativlos war, traf nicht zu, da bereits damals publizierte Studien und Zusammenfassungen zeigten, dass auch die bereits Anfang des 20. Jahrhunderts erstmalig beschriebene „intraligamentäre Anästhesie“ mittlerweile zum Stand der Zahnheilkunde zu zählen ist.
In dem vorangegangenen Urteil des OLG Frankfurt (Az.: 8 U 251/05) wird der Beklagte (ein niedergelassener Zahnarzt) verurteilt, weil der Kläger über die mit der Leitungsanästhesie einhergehenden Risiken nicht genügend aufgeklärt war, der Einwand der hypothetischen Einwilligung nicht durchgreift und sich das Risiko verwirklicht hat, über das der Kläger nicht aufgeklärt war. Der unstreitige Befund war eine aktenkundige Hypästhesie, verursacht durch eine weitere Leitungsanästhesie zur Komplettierung eines Anästhesieversagers, die zwar den erwünschten Betäubungseffekt erbrachte, aber den N. mandibularis schädigte.
Besondere Aufmerksamkeit sollte dem Urteil des OLG Koblenz (Az.: 5 U 41/03) gezollt werden: Der Beklagte (Zahnarzt) wurde – in letzter Instanz – verurteilt, an den Kläger ein Schmerzensgeld von 6.000 Euro zu zahlen. In dem entschiedenen Fall wollte der Beklagte (Zahnarzt) beim Kläger die Füllung eines Molaren – unter Lokalanästhesie – erneuern. Eine Aufklärung über die Risiken einer Leitungsanästhesie unterblieb. Beim Einstich oder der anschließenden Applikation des Betäubungsmittels kam es zu einer Beeinträchtigung des N. lingualis. In der Folgezeit stellten sich beim Kläger persistierende Beschwerden und Ausfälle im Bereich der Injektionsstelle und der rechten Zungenhälfte ein (Originalzitat). Das Patientenrechtegesetz gibt vor, dass – in allen Fällen – auch über „Alternativen“ aufzuklären ist.
Aufklärung über Alternativen
Nach Rechtslage muss dem Patienten ungefragt erläutert werden, welche Behandlungsmethoden in Betracht kommen, was für und gegen die eine oder andere Methode spricht. Stehen mehrere Wege zur Verfügung, die sich in ihren Belastungen, Risiken und Erfolgschancen wesentlich unterscheiden, muss dem Patienten davon Mitteilung gemacht werden. Der Behandler darf seine Therapie – zum Beispiel die Leitungsanästhesie vor einer schmerzverursachenden Behandlung – nicht alternativlos im Raum stehen lassen. Vielmehr muss er dem Patienten eine reelle Wahlmöglichkeit eröffnen, damit dieser selbst prüfen kann, was in seiner persönlichen Situation sinnvoll ist und worauf er sich einlassen will. Die Schmerzausschaltung vor einer zahnmedizinischen Behandlung ist als Teil der Behandlung anzusehen und entsprechend zu betrachten.
| Terminalanästhesie | Leitungsanästhesie | Einzelzahnanästhesie (ILA) |
|
|---|---|---|---|
| Anwendungsbereich | Oberkiefer und Unterkiefer- Frontzähne |
Unterkiefer Seitenzahnbereich |
Alle Zähne im Oberund im Unterkiefer |
| Anästhesiebereich | halber Kiefer | halber Kiefer | betroffener einzelner Zahn |
| Injizierte Anästhetikummenge | 1 Zylinderampulle 1,7 ml |
1 Zylinderampulle 1,7 ml |
pro Zahn etwa 0,45 ml |
| Risiko eines Gefäßkontakts |
~ 20 % | ~ 20 % | nicht gegeben |
| Risiko eines Nervkontakts |
gegeben | gegeben | nicht gegeben |
| Anästhesieeintritt (Latenz) |
nach einigen Minuten |
nach einigen Minuten |
Unverzüglich (ohne Latenz) |
| Anästhesietiefe | ausreichend | ausreichend | sehr tief |
| Dauer der Anästhesie | einige Stunden | einige Stunden | ca. 30 Minuten |
| Einschränkungen | Sprache und Kaumöglichkeit |
Sprache und Kaumöglichkeit |
keine |
| Anästhesieerfolg | etwa 10 % Anästhesieversager |
etwa 10 % Anästhesieversager |
Anästhesieversager <5 % |
| Kontraindiziert bei | Patienten unter Antikoagulanzien- Therapie |
Patienten unter Antikoagulanzien- Therapie |
Endokarditis- Patienten |
| Behandlung in mehreren Quadranten in einer Sitzung |
kaum zumutbar | nicht zumutbar | problemlos möglich |
Patientenaufklärung über die Schmerzausschaltung – örtliche Betäubung
Damit die besprochene und durchzuführende zahnärztliche Behandlung schmerzfrei durchgeführt werden kann, ist eine Schmerzausschaltung (Desensibilisierung) notwendig.
Für die Schmerzausschaltung können Möglichkeiten mit unterschiedlichen Belastungen, Risiken und Erfolgschancen angewandt werden. Alle Behandlungen können in Intubationsnarkose (Allgemeinnarkose) erfolgen. Die Belastung des Patienten ist sehr groß, erfordert einen hohen Aufwand und ist nur in Ausnahmefällen angemessen.
Alternativ kann im Oberkiefer eine Terminalanästhesie erfolgen. Dabei wird das Anästhetikum mit einer feinen Nadel in das Gewebe, das den Zahn umgibt, nahe der Wurzelspitze infiltriert, um die Endverzweigungen der Nerven auszuschalten. Dabei kann es zu einem Kontakt mit einem Blutgefäß kommen. Die Anästhesie tritt nach einigen Minuten ein (Latenz) und kann einige Stunden anhalten.
Eine örtliche Betäubung im Unterkiefer-Seitenzahnbereich kann durch eine Leitungsanästhesie erreicht werden. Dazu wird Anästhetikum in die Nähe des Nervstrangs des Nervus alvolaris inferior eingespritzt. Die Anästhesie tritt mit einer Verzögerung (Latenz) von einigen Minuten ein. Der betroffene Unterkieferteil wird für einige Stunden vollständig anästhesiert.
Eine Einzelzahnanästhesie oder „intraligamentäre Anästhesie“ (ILA) ist fast immer möglich. Dazu werden mit einer sehr feinen Injektionsnadel geringe Mengen Anästhetikum am zu behandelnden Zahn in den Spalt zwischen Zahnhals und Zahnfleischsaum injiziert. Über die gewünschte Methode der Schmerzausschaltung muss der Patient selbst entscheiden.
Alternative intraligamentäre Anästhesie
In der juristischen Fachzeitschrift „Medizinrecht“ 2006 (6: 323–330) wurden für Richter und Rechtsanwälte die praktizierten – konventionellen – Lokalanästhesie-Methoden und die existierenden Alternativen zur Leitungsanästhesie thematisiert, um möglicherweise vorhandene Informationslücken zu schließen.
Seit Beginn dieses Jahrhunderts wurden alle Fragen, 1983 von der American Dental Association (Giovannitti und Nique – „JADA“ 1983; 106: 222–224) im Zusammenhang mit der „periodontalen Ligament-Injektion“ (intraligamentäre Anästhesie) postuliert, durch Studien wissenschaftlich beantwortet und die Ergebnisse veröffentlicht. Es gibt keine grundsätzlichen Fragen zur intraligamentären Anästhesie mehr, die unbeantwortet wären.
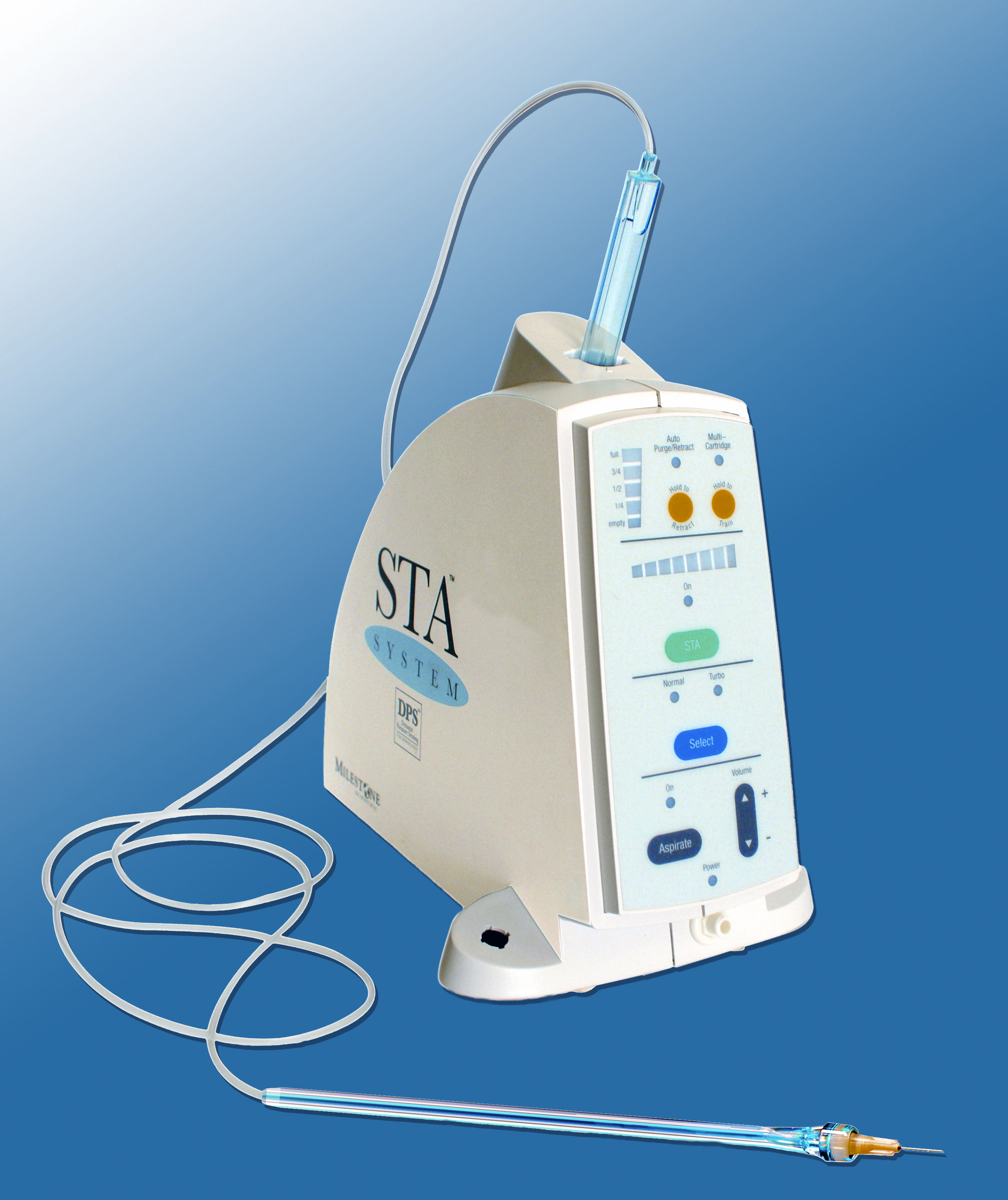
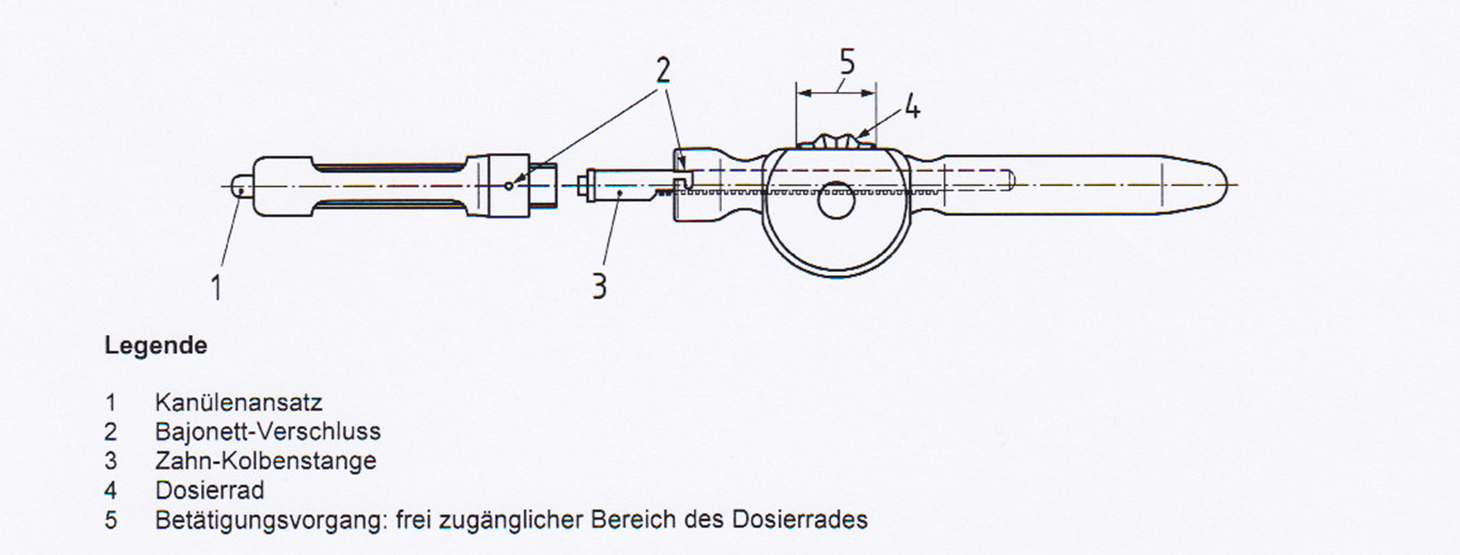
In den vergangenen 20 Jahren wurden neuartige – mechanische und elektronisch gesteuerte – ILA-Spritzensysteme eingeführt, mit dem jeder Behandler die intraligamentäre Anästhesie kontrolliert und sicher beherrschen kann, zum Beispiele die DIN-genormte Dosierradspritze – eine Spritze, die genau den Anforderungen an eine vom Behandler kontrollierte, intraligamentale Injektionen angepasst ist – und das elektronische gesteuerte STA-Injektionssystem beziehungsweise das Gerät The Wand zur kontrollierten Überwindung des interstitiellen Gegendrucks.
Elektronisch gesteuertes STA-System und „The Wand“ | Fotos: Taubenheim
Ohne zwischengelagerte Hebel – wie bei einer normalen Aspirationsspritze – fühlt der Behandler bei der Dosierradspritze (Abb. 1) nach kurzer Eingewöhnungszeit den bei intraligamentalen Injektionen zu überwindenden Gewebswiderstand (back pressure) in seinem Daumen (oder Zeigefinger). Beim STA-System (Abb. 2) wird die Injektion elektronisch kontrolliert und gesteuert. Intraligamentale Injektionen ohne ungewünschte Effekte sind Standard; ein ILA-Anästhesieerfolg größer als 95 Prozent ist normal, wenn der Behandler die Methode beherrscht, auch bei entzündetem Gewebe, während bei Leitungs- und Infiltrationsanästhesien der Anästhesieerfolg auf unter 50 Prozent abfällt.
Alle in der Literatur beschriebenen unerwünschten Effekte stehen – nach dem heutigen Stand von Wissenschaft und Technik – im direkten Zusammenhang mit einer inadäquaten Anwendung dieser Methode, sind also als iatrogen zu betrachten.